介護の基礎知識
- 新着順
- 人気順

介護者の家族とケアマネジャーや介護士とのコミュニケーション方法とは?
介護を続けるためには、医療従事者や介護従事者の方の協力は不可欠です。 しかし、大切な家族の介護を他人に任せられないという考えで介護を利用者だけで抱え込むと、質の良い介護の提供は受けられません。 この記事では、利用者側からとるべきケアマネジャーや介護士とのコミュニケーション方法について紹介します。 基本的なコミュニケーションは信頼関係を結ぶ大事な要素になりますので、利用者の方はぜひ参考にしてください。 ケアマネジャーや介護士とのコミュニケーション方法 介護を始めるための第一歩は、ケアマネジャーや介護士とのコミュニケーションです。 介護の質は、利用者とケアマネジャー、介護士との信頼関係によって変わります。 しかし、一部の利用者の中にはすべて自分の考えが通るという思い込みが激しい人がいるのも事実です。 その思い込みを招く原因は、ケアマネジャーや介護士の役割や仕事内容など利用者の理解不足ともいえます。 利用者とケアマネジャー、介護士の関係が良好でなければ、要介護者にとって良質な介護にはなりません。 介護施設などを利用するまでに、ケアマネジャーや介護士の役割や仕事内容について知ることが大切です。 ケアマネジャーとのコミュニケーション 利用者にとって、ケアマネジャーとのコミュニケーションは、一番大切で基本です。 ケアマネジャーと信頼関係を築くためには、利用者は、役割と仕事内容を知ったうえで、協力を求めることになります。 ケアマネジャーの役割、仕事内容とは? ケアマネジャーの正式名称は、介護支援専門員です。 介護を初めて担う介護者にとって、施設との連絡や調整、最適な介護サービスの利用など、ケアマネジャーは欠かせない存在になります。 まずは、利用者の知識として、ケアマネジャーの役割や仕事内容を知っておきましょう。 ケアマネージャーの役割、仕事内容は次のとおりです。 ケアプランの作成 要介護者の介護度や健康状態などを把握し、ケアプランを作成します。 介護保険サービスを利用しながら、目標を決め、自立できる生活に向けて支援します。 利用者と介護施設との調整役 訪問介護の利用や介護施設、福祉施設などの介護サービス事業者との調整を行います。 また、介護施設に対する要望やクレームなどの対応や調整役も担っています。 ケアマネージャーの種類とは ケアマネジャーは、所属先によって居宅ケアマネジャーと施設ケアマネジャーに分かれ、仕事内容も異なります。 居宅ケアマネ 通所介護施設となる居宅介護支援事業所に所属するケアマネジャーで、在宅介護を支援する仕事です。 在宅で介護サービスを受ける利用者のケアプランの作成や関係個所との調整を行います。 施設ケアマネ 特別養護老人ホームや介護老人福祉施設に所属するケアマネジャーで、施設に入居する利用者のサポートが主な仕事です。 施設内の利用者を担当するため、居宅ケアマネジャーに比べ、担当する利用者が多くなる可能性があります。 介護士とのコミュニケーション ケアマネジャーとのコミュニケーションも大切ですが、直接、利用者の介護に携わる介護士とのコミュニケーションも大切です。 介護士の役割、仕事内容は次のとおりです。 介護士の役割や仕事内容とは? 通所施設または入所施設で、利用者が安心して日常生活を過ごせるように身の回りの世話や相談などの介護サービスを提供します。 所属する介護サービス事業者の形態によって、若干異なりますが、主な仕事内容は、次のとおりです。 身体介護 利用者の日常生活のお世話をします。 主に「排泄介助」「入浴介助」「食事介助」「移乗介助」があり、直接利用者の身体に触れて介護します。 生活援助 食事の準備や掃除、洗濯など、身の回りをサポートします。 利用者のニーズに沿った生活援助を行います。 その他 リハビリやレクリエーションなど、身体や精神面のケアを行います。 利用者はどうあるべき? 利用者は、ケアマネジャーや介護士の役割や仕事内容を知ったうえで対応することが大切です。 お互いの意思疎通が良好にできなければ、適切な介護につながりません。 ここでは、利用者が気をつけたいポイントを紹介します。 要介護者が気をつけたいポイント3つ 特に高齢者に多いと思われるのが、ケアマネジャーや介護士に対するハラスメントです。 利用しているから当たり前という考えは、適切な介護サービスを受けられなくなる可能性があるため、要注意です。 すべて自分の要望が通ると思わない 要介護者の中には、自分の要求がすべて通ると思われる人もいます。 しかし、ケアマネジャーや介護士は、役割と仕事が決められています。 仕事の範囲外の要求には応えられないことを理解しておきましょう。 暴言暴力は慎む 暴言暴力は、慎まなければなりません。 ケアマネジャー、介護士も人間です。感情があります。 利用者と反対の立場で物事を考えるなど気持ちを改めることが必要です。 体調や気分などを伝えておく 体調や気分が悪いなど、身体の不調は介護者に伝えておくことが大切です。 介護士は、日々、利用者と接しているとはいえ、すべての利用者の体調を把握できるとは限りません。 身体の不調は、事前に介護士に伝えるなどの情報共有が必要です。 介護者が気をつけたいポイント3つ 介護者である家族は、要介護者の状況を良く知る立場です。 しかし、ケアマネジャーや介護士に上手く伝えないとトラブルの原因にもなりかねません。 要介護者の気持ちを理解し、介護士とコミュニケーションを取り、適切な介護につなげることが介護者の立場です。 利用しているという立場で物事を考えていると、1人で抱える介護になりかねないため、注意が必要です。 ひとりで介護を続けられない 介護者ひとりでは、介護は続けられません。 ケアマネや介護士の協力がなければ、独りよがりの介護になり、要介護が自立した生活に向けた支援にはならないのです。 介護サービスによって介護が成り立っていることを理解しなければなりません。 介護士にもスキルの差がある 介護士の経験年数や年齢などによって、介護スキルには差があります。 すべての介護士のスキルは同等という思い込みは、必要以上の介護を要求することにもつながります。 仕事内容を理解した上で、介護士によってスキルに差があることを理解し、無理な要求は、避けなければなりません。 困ったときは都度、確認する 介護ではさまざまな問題に直面するため、困ったときはその都度ケアマネジャーに確認することも大切です。 介護者は、排泄介助や食事介助、リハビリ方法など悩むことが多くあります。 しかし、現状の介助方法がすべて正しいとは限りません。 誤った介護方法は、要介護者にとって苦痛になるのです。 困ったときは、その都度ケアマネや介護士に確認し、必要であれば看護師やリハビリの担当者に協力を仰ぐことが大切です。 利用者とケアマネジャー、介護士とのコミュニケーションは大切 利用者とケアマネジャー、介護士のコミュニケーションは、介護を続けるためには大切です。 ここでは、利用者としてのコミュニケーション方法の取り方について紹介します。 特に現場をよく知る介護士は、介護者にとっては強い味方です。 お互いの立場をよく理解し、信頼関係を結ぶことが、より良い介護につながります。 口頭だけでなく、連絡ノートやITツールを活用する 伝えたい内容は、口頭だけでなく、連絡ノートに書き留めることが大切です。 口頭による伝え方は、多くの利用者を担当する介護士にとっては情報として残りにくいことも考えられます。 連絡ノートに必要な内容を書き留め、特に重要な内容については口頭でも伝えることが確実に意思疎通できる方法です。 また、ITツールを活用した連絡方法も有効な手段です。 LINEやメールなどのコミュニケーション方法でも記録が残り、確実に意思疎通が図れます。 なお、ITツールはスマートフォンやipadなどを活用し、ご高齢の方でも使いやすい大きな文字や簡素化した入力方法にしたり、体温やSPO2の指示などの数値は選択式にするなどの工夫をすれば、活用度が高まります。 介護士によって態度を変えない 介護士によって、利用者が態度を変えることは、良くありません。 利用者によっては、第一印象が良くない介護士とのコミュニケーションを避ける傾向にあります。 特に介護者は、すべての介護士と協調性を持たないと、介護は成り立ちません。 介護士は、介護者の良き相棒であると認識しておきましょう。 まとめ コミュニケーション能力は、ケアマネジャーや介護士に求められるスキルですが、利用者にも必要です。 意思疎通が少ない介護は、利用者と介護従事者との確執を生み、介護の質を左右します。 介護従事者だけにコミュニケーション能力を求めるだけでは、一法通行の介護になり、利用者が望む介護サービスから遠ざかります。 利用者は、ケアマネジャーや介護士の役割や仕事内容を知ることで仕事範囲外のサービスを求める行為を避けることが大切です。 最後までお読みいただきましてありがとうございます。

要支援2と要介護1の違いとは?サービスの内容や不服申し立ての方法もご紹介
親が今までは要介護1だったのに介護保険の更新の申請をした結果、要支援2になったのは何故なのだろうと思いませんか? 逆の場合もしかりです。 今回は要支援2と要介護1の違いについて、説明します。 要支援2と要介護1はどんなところが違うの? では、要支援2と要介護1の違いをみていきましょう。 要介護基準時間 要介護度を決める1つの目安として、「要介護基準時間」があります。 これは、「介護に要する時間(介護の手間)」をみているものです。 介護度 時間 非該当 25分未満 要支援1 25分以上32分未満 要支援2・要介護1 32分以上50分未満 要介護2 50分以上70分未満 要介護3 70分以上90分未満 要介護4 90分以上110分未満 要介護5 110分以上 これだけみると、要支援2と要介護1の差はありません。 では、要支援2と要介護1の違いは、なんでしょうか。 要支援2と要介護1の違いはどうやって判定される? 要支援2と要介護1の違いは、「理解力の低下」と「状態が不安定」かどうかです。 主治医から「あり」と判定されると、要介護1になる可能性が高いといわれているからです。 主治医からの意見は、要介護認定に大きく影響します。 主治医からの「理解力の低下あり」と「状態が不安定」だと判断されると、要介護1になる可能性が高いのです。 「状態が不安定」というのは、病気などで状態が不安定という意味です。 6ヶ月以内に状態が大きく変わる可能性があります。 ただし、一時的な状態の変化ではなく、病気の症状や治療によって変わる可能性があるかどうかでみられます。 要支援2はどんな人? 要支援2は、介護が必要な状態まではいきませんが、なにかしらの社会的支援が必要な状態です。 運動や生活習慣の見直しによって、支援が不要な状態になるという見込みがあるからです。 たとえば、以下のような人が該当します。 ・みだしなみや居室の掃除などの身の回りの世話に何らかの介助が必要(見守りや手助け)を必要とする。 ・立ち上がりや片足での立位保持などの複雑な動作に何らかの支えを必要とする。 ・歩行や両足での立位保持などの移動の動作に何らかの支えを必要とすることがある。 ・排泄や食事はほとんど自分ひとりでできる。 これに、「理解力の低下がある」が追加されると、要介護1と認定されることが多くなります。 今までできていた家事や金銭管理に、問題が出てきた状態です。 要支援2と要介護1の境界線 理解力の低下あり(or 状態が不安定) ⇒ 要介護1 理解力の低下なし(or 状態が安定している)⇒ 要支援2 もしくは、理解力の低下がみられても、何とか自分で生活できている場合は、要支援2と認定されることが多いです。 要支援2と要介護1のサービスを利用できる額 介護度に応じて、サービスを利用できる額が違います。 ここでは、在宅で受けられるサービスでの額の違いを紹介します。 要介護度 利用限度額 自己負担額(1割負担の場合) 要支援1 50,320円 5,032円 要支援2 105,310円 10,531円 要介護1 167,650円 16,765円 要介護2 197,050円 19,705円 要介護3 270,480円 27,048円 要介護4 309,380円 30,938円 要介護5 362,170円 36,217円 また、上記のサービス利用額とは別枠のサービスがあります。 要介護1~5 特定福祉用具販売 :1年度10万円まで 住宅改修費支給 :20万円まで 居宅療養管理指導 要支援1~2 特定介護予防福祉用具販売 :1年度10万円まで 介護予防住宅改修費支給 :20万円まで 介護予防居宅療養管理指導 こちらも、所得によってかわりますが、1〜3割の自己負担で利用できます。 利用できるサービスの違い(在宅サービス) 要支援と要介護では、利用できるサービスが異なります。 自宅で利用する (訪問サービス) サービスの種類 要介護 要支援 訪問介護 〇 ×(総合事業を利用) 訪問入浴介護 〇 〇 訪問リハビリテーション 〇 〇 訪問看護 〇 〇 居宅療養管理指導 〇 〇 通って利用する(通所サービス) サービスの種類 要介護 要支援 デイサービス (通所介護) 〇 ×(総合事業を利用) デイケア (通所リハビリテーション) 〇 〇 家での暮らしを支える (福祉用具) サービスの種類 要介護 要支援 福祉用具貸与 〇 〇 特定福祉用具販売 〇 〇 住宅改修費支給 〇 〇 家で過ごすのと近い暮らしをする サービスの種類 要介護 要支援 特定施設入居者生活介護 (有料老人ホームなど) 〇 〇 短期間施設に泊まる サービスの種類 要介護 要支援 短期入所生活介護 (ショートステイ) 〇 〇 短期入所療養介護 (医療型ショートステイ) 〇 〇 要支援2では、要介護1であれば利用できる「訪問介護」と「通所介護」が利用できません。 要支援の「訪問介護」と「通所介護」は、「総合事業」に移行したからです。 「総合事業」は、正式には「介護予防・日常生活支援総合事業」といいます。 安心して高齢者が暮らしを続けられるように地域全体で支える、介護予防の取り組みです。 要介護認定を受けていない人でも、利用できます。 国が提供するサービスの「訪問介護」と「通所介護」は廃止され 自治体が提供するサービスの4つにわかれています。 総合事業(自治体が提供するサービス) ・訪問型サービス ・通所型サービス ・生活支援サービス ・一般介護予防事業 「総合事業」は自治体が提供するため、それぞれの自治体によって、サービス内容や料金が異なります。 介護保険認定の結果に納得できない時 ・「今まで要介護1だったのに、更新したら要支援2になった」 ・「新規で申請して要介護1が出ると思ったのに、要支援2だった」 ・「更新で要介護1だったが、今はもっと元気なのに」 など、介護保険認定の結果に納得できない時がありませんか? こういった場合は、「不服申し立て」ができます。 では、どうやって「不服申し立て」をすることができるのか、紹介します。 介護保険審査会に申し立て 結果に不服を感じた時は、都道府県に設置されている「介護保険審査会」に申し立てを行うことができます。 方法は、口頭か文書で行うようになっています。 申し立てを申請できる期限は「認定結果の通知を受けた翌日から3ヶ月以内」と、決まっています。 期限を過ぎると、申し立てを受け付けてもらえません。 ちなみに、申し立てをしてから結果が出るまでに、少なくとも3ヶ月程度かかります。 まとめ ここまで、要支援2と要介護1の違いを紹介してきました。 ・要支援2も要介護も1も、要介護基準時間は「32分以上50分未満」。 ・要支援2と要介護1の違いは、「理解力の低下」と「状態が不安定」かどうか。 該当すれば、要介護1になることが多い。 ・要支援2は、介護が必要な状態ではないが、なにかしらの社会的支援が必要な状態。 ・介護度に応じて利用できる限度額は、要支援2では、105,310円。 要介護1では、167,650円。 ・要支援2の人は、「訪問介護」と「通所介護」は、利用できない。 自治体が提供する「総合事業」で受ける。 ・介護保険認定結果に納得できない時は、3ヶ月以内であれば、「介護保険審査会」に不服 申し立てができる。 結果が出るまでに、3ヶ月程度かかる。 要支援2と要介護1の違いを、お分かりいただけましたか? 料金の限度額や利用できるサービスが違ってきますので、頭の片隅に置いておくと良いです。 親に適切なサービスを受けさせることができるからです。 この記事を参考に、親に必要なサービスを受けてもらい、要介護状態を防いでもらえれば幸いです。

要介護者の転倒の危険性を防ごう!自宅でできる転倒予防や対策をご紹介!
”転倒”は どこで起こることが一番多いと思いますか? 実は屋外ではなく、屋内の方が転倒の危険性が高いと言われています。 特に高齢者の方は屋内の中でも自宅で過ごす時間がとても長く、そのため自宅での転倒予防が非常に大切です。 また転倒は転んだ瞬間の「痛い」ではなく、転倒後の怪我や気持ちの変化が懸念されます。 今回は転倒によって起こる事例と、転倒予防の方法についてお話します。 近年の転倒事故についてと介護との関係 厚労省の発表によると65歳以上の高齢者の転倒・転落・墜落の死亡事故は年々増加しており、令和2年では8,851件発生しています。 これは交通事故の約4倍となり、ただの転倒と思って甘く見ていると大変なことになります。 さらにこの内の1,678件は自宅で起こった事故であり、この数字に驚いた方も多いのではないでしょうか。 また消費者庁のデータによると65歳以上の転倒の半数は自宅内で起こっています。 介護が必要になってしまった原因といえば《病気》が想像されますが、「骨折・転倒」が介護の原因となった割合は「認知症」「脳卒中」「高齢による衰弱」ときて、4番目の13.0%とかなり高い数字です。 たとえ死亡事故に至らなかったとしても、転倒や転落は介護に直接結びつく原因となる恐れがあり、自宅で起こる可能性の高さを考えると、自宅での転倒を予防することは非常に大切だと言えます。 転倒の危険性について まず高齢者の転倒はなぜ起こってしまうのでしょうか。 理由は主に2つ挙げられます。 1つめの内的要因 内的要因とは加齢に伴う身体の変化のことです。 高齢になるにつれて筋力の低下、平衡感覚機能の低下、また視力の低下も考えられます。 場合によっては服用している薬の影響で、ふらつきやぼーっとしてしまう方もいらっしゃいます。 こういった内的要因の影響で、以前であれば起きなかった転倒につながる可能性がグンと上がります。 2つめの外的要因 外的要因とは自宅の中に必ず存在する段差です。 「家には大した段差はないから大丈夫」・・・と思っても安心できません。 数ミリの段差でも転倒のリスクがあり、その結果死に至る可能性があると言われています。 段差のほかにもスリッパ、カーペット、電化製品のコードなど、今まで気にしていなかったもの全てが転倒につながる恐れがあります。 それでは転倒してしまったらどうなるのでしょうか。 上記で死に至る可能性があるとお話しましたが、怪我をしてしまうだけでも十分なリスクがあるのが転倒の怖いところです。 若い方と比べて高齢者の方は転倒することで骨折のリスクが非常に高いといえます。 どの部分を骨折しても辛いですが、一番心配したいのは太ももに通っている骨である大腿骨の骨折です。 大腿骨は上半身を支えたり歩く上で非常に大切な骨で、骨折してしまった場合は多くの場合痛みで歩くことが難しくなります。 しばらくはベッド上で安静に過ごすこととなり、場合によってはその後寝たきりの生活につながってしまう可能性があるということです。 今まで認知症の心配もなく元気に過ごされていたとしても、大腿骨骨折で寝たきりの生活となりその後認知症が発症してしまう事例もあります。 転倒して特に怪我がなかったとしても、転倒した恐怖から歩くことが怖くなり、運動する機会が減る場合もあります。 その場合も同じように認知症のリスクや、運動機能の低下が心配されます。 だからこそ自宅での転倒予防は高齢者の方が自宅で過ごす上で見逃すことのできないポイントとなっています。 自宅でできる転倒予防 それでは転倒を意識した自宅での予防・対策をお伝えします。 身体機能低下を防ぐ運動 まずは少しでもいいので歩くことです。 日中テレビを観たりして、ずっと座って1日を過ごすなんてことしていませんか? 座って過ごすだけではなく、いつもより少し意識して立ったり座ったり、歩いて何かを取りに行ったり少しでも良いので動いてみましょう。 自宅で歩くにはスペースの問題で難しいこともあるかもしれませんが、その時は家の近くを軽く散歩することで運動機能の低下だけでなく、脳の活性化にもつながります。 もっと元気な方はラジオ体操をすることで上半身の筋力維持にもなります。 膝や脚の痛みで歩くことが難しい方は、ベッドの柵や椅子の背もたれを持ったりして足踏みを行うだけでも違いがあります。 無理のない範囲で自宅でのトレーニングを日常に取り入れましょう。 室内の段差解消を行いましょう 先ほど数ミリの段差でも転倒のリスクはあると伝えましたが、数ミリは難しくても数センチの段差の解消は簡単です。 段差解消をしたい箇所に室内用のスロープを置くだけで工事は必要ありません。 介護認定を受けており介護保険を使うことができる方は、1割〜3割負担でレンタル商品として使用できます。 もし介護認定を受けていなかったり購入したいという方も、高価でないため自宅に取り入れやすい段差解消アイテムです。 置き型や突っ張り型手すりを設置しましょう 自宅の中でもリビングや寝室は、起き上がり立ち上がりの動作が多く、これらは大きな動作のため転倒のリスクも高くなります。 ただ手すりというのは本来壁に取り付けるもので、取り付けることができるスペースというのは限られてしまいます。 そこで活躍するのが置き型の手すりと突っ張り型の手すりです。 この二つは置いたり突っ張ったりするだけで、手すりとしての機能を発揮します。 つまり場所を選ぶことなく、手すりの欲しい場所に設置することができる優れものです。 形やサイズも様々で、コの字型であったり、高さのあるものから低いものまでさまざまな種類があります。 蓄光テープが貼ってあることで、夜中トイレに行きたい時でも手すりを見失わないようになっているものもあります。 突っ張り型だと床から天井まで手すりがあるので、起き上がりの動作の際に活躍します。 介護保険を使用できる方はレンタル価格で利用できる福祉用具です。 しかしこれは介護保険を使用しない場合、高価な商品になることがデメリットです。 浴室に手すりを設置しましょう 先ほど紹介した置き型や突っ張り型の手すりは浴室に置くことは難しい場合が多いです。 上の画像のような浴槽の淵に取り付けるレンタルできる手すりもありますが、手すりの設置箇所は限られてしまいます。 その場合は住宅改修で手すりを取り付けることになります。 制限がありますが、介護保険はレンタルだけではなく住宅改修でも使用できます。 条件は以下の通りです。 ・原則1人1回まで ・本人が自宅に住んでいる ・介護保険による支給額は20万円まで(費用が20万円の場合自己負担額は2万円となり、18万円が介護保険からの支給となる) 最近はお風呂に手すりがついている家も増えてきましたが、高齢者の方の自宅は古い家も多くまだまだ浴室に手すりがついておらず、危険な場合があります。 住宅改修はお金がかかるため今まで検討できなかった方も、この介護保険の制度を使用することで少し前向きに住宅改修を考えられるのではないでしょうか。 転倒予防のための介護保険を使った福祉用具の取り入れ方 では、どのように福祉用具を取り入れるのか、その方法をご紹介します。 レンタルの場合 まずはケアマネージャーに相談しましょう。 自身の身体の状態を理解してくれているケアマネージャーであれば、安心してお願いすることができます。 その後数ある商品の中から自分に合ったものを選び、福祉用具業者に設置してもらいます。 自宅に届いたからといってそこで終了ではなく、不具合が起きる場合もあります。 何かあれば福祉用具業者に連絡し、メンテナンスを怠らず安全に使用しましょう。 住宅改修の場合 レンタルの時と同じように、まずはケアマネージャーに相談となります。 申請書類と見積書を保険者に提出する必要があり、適切な住宅改修かどうか認められた後に、施工開始することができます。 ただし厚生労働省より2018年から一社からの見積もりではなく、複数社から見積もりをとる”相見積もり”が通達されました。 その結果ケアマネージャーから利用者の方に相見積もりが必要であることが説明されます。 住宅改修する上で必須条件ではありませんが、複数社から見積もりをもらうことで自己負担額が減る可能性もあります。 ここもケアマネージャーに相談するポイントとして忘れないようにしましょう。 まとめ ・屋外ではなく屋内の方が転倒の危険性が高い。 ・転倒には内的要因と外的要因の2つがある。 ・転倒により大腿骨を骨折してしまった場合寝たきりの生活となる可能性もあり、転倒予防は非常に大切。 ・怪我をしなかった場合でも、転倒してしまった恐怖から歩くことにネガティブになりそのまま歩行困難となってしまう恐れがある。 ・自宅でできる転倒予防としてなによりもまず歩行や簡単な運動が大切。 ・少しの段差でも転倒につながるので、室内スロープを置いて段差解消を行う。 ・介護保険が使える方は置き型や突っ張り型手すりを設置し、転倒予防を行う。 ・置き型や突っ張り型手すりの設置が難しい浴室には、介護保険を使用し住宅改修を行って手すりを設置することを検討する。 ・いかなる手すりの設置にも、まずはケアマネージャーに相談する。 最後までお読みいただきましてありがとうございました。

医療ソーシャルワーカーとはどんな仕事をする人?役割や所属を解説!
医療ソーシャルワーカーって何をする人かご存知でしょうか? あまり病院にかかったことがない方にとっては、なじみの少ない方も多いかと思います。 今回は退院されるときに「あなたに逢えて良かった!」と感謝される仕事である医療ソーシャルワーカーについてご紹介していきます。 医療ソーシャルワーカーとは!? 医療ソーシャルワーカーとは、保健医療機関において社会福祉の立場から患者さんやその家族の方々の抱えている経済的・心理的・社会的問題の解決や調整を援助して、社会復帰の促進を図る業務を行う人のことを指します。 簡単に言いますと、病院やクリニック・診療所などにかかる患者さんや家族の入院中や退院後の問題を共に考え、解決する相談員です。 必須条件ではありませんが、多くの医療ソーシャルワーカーが社会福祉士という国家資格を所有して業務にあたっています。 この社会福祉士資格を所有して業務を担っている人のことをソーシャルワーカーと言います。 社会福祉士は高齢分野・児童分野・障害分野・低所得者分野など様々な分野で活躍しています。 医療ソーシャルワーカーは中でも医療分野で活躍している社会福祉士のことで、前述したように社会福祉の立場から患者さんやその家族の方が抱える問題を共に解決する専門職です。 医療ソーシャルワーカーが支援する際には個人感情や価値観・一般論などではなく、価値・原則、理論基準に基づいた実践を行い、時には国の諸制度を利用しつつ支援を行う専門職としての社会的役割を果たしています。 医療ソーシャルワーカーの6つの役割 日本医療ソーシャルワーカー協会は下記の6つを業務指針として掲げています。 ①社会復帰援助 ②退院援助 ③経済的問題の援助 ④地域活動 ⑤心理・社会的問題の援助 ⑥受診・受療援助 保健医療機関においての治療が終了したのち、社会復帰のため仕事や家屋の変更や調整が必要な場合や退院後の継続的な治療やリハビリ、生活様式などの調整を患者さんやその家族と主に考え、環境を変えていきます。 国の諸制度を利用する場合には 申請方法からその制度で何が出来るのか、デメリットは何なのかを説明します。 医療ソーシャルワーカーは介護保険・医療保険・障害福祉サービスなど諸制度の専門知識を兼ね備えていますので、「こんな制度は対象になるのかな?」「こういうことに困っているけど、何か制度はないのかな?」というときに相談をすると解決に導いてくれます。 それは生活面だけでなく、経済面でも同様です。 突然の病気・怪我で治療費が支払えない場合、病気・怪我が原因で退院後の金銭状況が不安な方に対しても、同じく国の諸制度を利用して支援を行います。 そのほかにも、こちらから相談を待つ姿勢だけではなく、保健医療機関が属する地域の方々に対しての健康維持や治療促進等のために医療ソーシャルワーカーが地域へ出向くこともあります。 患者さんやその家族だけでなく、地域の方々が安心して生活が送れるように、そして万が一の病気・怪我の場合でも安心して療養・退院後の生活が送れるよう様々な面から支援を行います。 具体例の紹介 医療ソーシャルワーカーの仕事内容を具体的に紹介します。 「70歳のAさんは独身で、頼れる家族はいません。現在は職場の寮に住んでいます。しかし病気が発覚し緊急手術が必要となり、入院しました。しかし、治療費を支払うことが出来ず、また病気のせいで仕事復帰が難しくなってしまったため退院後に寮に戻ることも出来なくなってしまいました。」 このような状況の場合、いろいろな支援方法がありますが一例として支援内容を解説します。 医療ソーシャルワーカーは、まず経済的問題の解決を図ります。 治療費を支払うことが困難であるため、Aさんの金銭収支を把握します。 そして条件に当てはまると判断すれば 生活保護の申請を勧めます。 そして、寮に戻れないということで新たな住宅を医療ソーシャルワーカーはAさんと共に探します。 もちろんAさんの身体状況や金銭状況に配慮した住宅を探しますが、多くの場合賃貸契約を結ぶためには保証人が必要となります。 Aさんには家族がいないので、医療ソーシャルワーカーは各自治体が認めている保証人不要の家屋を紹介する不動産会社を探して契約まで調整を続けます。 また、生活をするために必要な家具家電についても医療ソーシャルワーカーが患者さんと共に探し、購入や新居への搬入が出来るよう支援を行います。 そして仕事に関しては、主治医と相談し本人が可能である範囲の仕事を探す必要があれば、ハローワーク等と連携し新たな仕事を探す場合もあります。 このように医療ソーシャルワーカーは、患者さんと共に退院後の生活について共に考え、支援を行います。 その間に患者さんから治療の不安や、生活の不安を聞き出し、心理的なサポートも行います。 医療ソーシャルワーカーは病気のことは知らないの? ここまで、医療ソーシャルワーカーは社会福祉の立場から支援を行っていると説明してきました。 医療ソーシャルワーカーに医療面のことを尋ねても回答が得られないのかと聞かれると、答えはNOです。 患者さんの病名や既往歴、現在の病状についても把握していますし、それがどんな病気かについてもおおよそ説明することが出来ます。 しかし支援を行う中で、福祉よりも医療を重要視しなければならない場合もあります。 そのような患者さんには看護師資格を持った医療ソーシャルワーカーが担当することが多いです。 正確には医療ソーシャルワーカーではなく退院支援看護師と言いますが、例えば癌末期患者の支援に関しては医療面が大きく影響しますので、医療ソーシャルワーカー(社会福祉士)ではなく退院支援看護師のほうが良い支援を行える場合があります。 そのため、基本的には担当病棟制を取っている保健医療機関が多いですが、患者さんの病状や支援内容によって担当を変更する場合もあります。 医療ソーシャルワーカーの場合では支援をする上で医療知識は必要不可欠ですので、一般人レベル以上の知識はありますし、患者さん個人個人の病気や既往・病状についても把握しているので不安ごとは全て相談しても問題ありません。 医療ソーシャルワーカーが相談に乗るよりも、他の職種(医師や看護師、リハビリスタッフなど)が 相談に乗る方が適切であると判断した場合は、医療ソーシャルワーカーから他の職種へ申し伝え正しい説明が受けられるよう調整してくれます。 医療ソーシャルワーカーは保健医療機関のどこに所属しているの? 多くの場合、地域医療連携室や地域連携室あるいは患者サポートセンターなどの名前を掲げて保健医療機関に相談室を構えています。 小さなクリニック等では存在しないこともありますが、保健医療機関を受診した際に、医療ソーシャルワーカーに相談したい旨を伝えると対応してくれる場合がほとんどです。 まとめ いかがだったでしょうか。 医療ソーシャルワーカーという名前を初めて聞いたという方も多いでしょうが、保健医療機関において必要不可欠な存在です。 ・医療ソーシャルワーカーとは保健医療機関に勤める社会福祉士である。 ・治療を終えた後の生活を社会福祉の観点から支援をする専門職である。 ・保健医療機関のある地域に住む住民に対しても支援を行い、医療に繋げる。 ・支援を行うのは社会福祉士だけでなく、看護師の場合もある。 ・医療ソーシャルワーカーは地域医療連携室・地域連携室・患者サポートセンターに所属している。 最後までお読みいただきましてありがとうございました。

介護予防支援としてのデイサービスとは?サービス内容や利用する方法を解説!
介護予防支援としてのデイサービスとは具体的にどんな所なのでしょうか。 この記事では、介護予防のデイサービスの目的や利用する方法、対象者、種類や料金を紹介します。 介護予防としてのデイサービスとは? 介護予防のデイサービスとは、高齢者が集まり心身機能の回復または低下しないように訓練を日帰りで行う場所です。 高齢者が住み慣れた場所で生活できることを目的としています。 サービス内容は「生活機能の向上のための機能訓練」です。 生活機能とは人が暮らしていく上で必要な能力で、特に高齢者は自立した生活を送る為に欠かせません。 高齢者の生活機能は基本的日常生活動作と手段的日常生活動作と2つに分類されます。 基本的日常生活動作 【歩く】【食事】【着替え】【入浴】【整容】 手段的日常生活動作 【交通機関の利用】【電話対応】【買物】【家事】【服薬管理】 これらの機能の回復または維持をして在宅で自立した生活ができることを目的としています。 参考サイト:高齢者の生活機能|健康長寿ネット 介護予防のデイサービスを利用するには? 利用する方法は、住んでいる市町村窓口で介護保険申請をします。 以下が介護保険申請の流れです。 ①お住まいの市町村の窓口で介護保険認定申請 申請時に必要な物は「申請書」と「介護保険被保険証」になります。 介護保険被保険証とは、お住まいの市町村から65歳以上の方に発行される保険証です。 64歳から40歳以上の場合は「医療保険証」が必要です。 ②申請後は、認定調査が行われる 認定調査とは、市町村職員または市町村から委託を受けた職員が、自宅に来て現在の心身の状態や暮らしについて調査を行うことです。 ③市町村からの依頼でかかりつけ医が主治医意見書を作成 主治医意見書とは、かかりつけ医が病歴や治療した内容など身体に関することを記載したものです。 かかりつけ医がない場合は、市町村の医師または市町村が指定する医師に作成依頼ができます。 ④主治医意見書と認定調査を基に、コンピューターが判定を行う コンピューター判定のことを「一次判定」と言います。 目的は介護度の目安を出すことです。 ⑤それぞれの専門職が集まり「介護認定調査会」を行う 介護認定審査会とは、認定調査結果や主治医意見書により算出された一次判定をもとに、専門職が集まり審査を行うことです。 これを「二次判定」と言います。 専門職は、保健、医療、福祉の学識者で構成されています。 ここは審査の判定を行う場所なので、介護区分の決定をする権限はありません。 ⑥市町村が介護区分認定を決定・通知 市町村は介護認定結果を申請日から、原則30日以内に出さなければなりません。 そのため、介護認定が分かるまで1か月かかります。 サービスを受けたいと思っても、時間がかかってしまうので注意が必要です。 参考サイト:厚生労働省 サービス利用までの流れ|介護保険の解説 介護保険認定後は、以下のような区分に分けられます。 要支援1 基本的日常生活は自立しているが、手段的日常生活(公共交通機関の利用、電話対応、買物、家事、服薬管理)に介助が必要とする人 要支援2 要支援1の状態に加え、歩く状態が安定せず、介護が必要になる可能性がある人 要介護度1 基本的日常生活に介助が必要で、歩く状態が安定せず、加えて認知機能低下も見られる人 要介護度2 基本的日常生活と手段的日常生活のどちらとも介助が必要で、認知機能低下が見られる人。 要介護度3 自分で歩くことが出来ず、杖、歩行器、車いすを使用している人。 基本的日常生活と手段的日常生活の介助が必要な人。 要介護度4 思考力や判断能力が著しく低下している人。 日常生活の場で常に介助が必要な人。 要介護度5 寝たきり状態で会話も困難で常に介護が必要な人。 要介護度は数字が大きくなってくると、介護度が重くなるという判定になります。 参考サイト:介護保険の介護度とは|健康長寿ネット 【目安がわかる】要介護度とは?8段階の状態像と受けられる介護サービス|みんなの介護 介護予防のデイサービスを利用できる人は? 介護保険申請が非該当でも、事業対象者に該当すると介護予防のデイサービスは利用できます。 事業対象者とは、基本チェックリストに該当する方です。 基本チェックリストとは、25項目の質問に答えて身体状態をチェックできるツールになります。 ▼こちらが実際のチェックリストです。 厚生労働省 表4 基本チェックリスト 運動機能低下、低栄養状態、口腔機能の低下、閉じこもり、認知機能の低下、うつ病の可能性などが判断の基準になります。 基本チェックリストを実施できる場所は、地域包括支援センターや行政です。 地域包括支援センターとは、介護の相談窓口です。 専職員が集まり、住み慣れた地域で暮らしていけるようにサポートしています。 参考サイト:LIFULL介護【はじめての方へ】地域包括支援センターとは?その役割と賢い活用法 チェックリストは、介護保険申請に比べると面倒な手続きがなく5分〜10分で行えます。 参考サイト:基本チェックリストの概要 介護予防のデイサービスはどんな種類やサービスがあるのか 多様なサービスが受けられるように、デイサービスの種類は4つあります。 サービスの種類 サービスの内容 ①通所型介護 ・生活に関する支援 ・生活機能向上の為の機能訓練 ②通所型サービスA ・通所型介護より小さいデイサービス ・運動、レクレーション ③通所型サービスB ・利用者の自主的な通いの場 ・体操、運動 ④通所型サービスC ・3~6か月で生活機能向上を目指す ・運動や栄養改善のプログラムの実施 それぞれサービス内容に特徴があるので具体的に解説します。 ①通所型介護 入浴、排泄、食事、機能訓練、相談など日常生活に関する支援を受けられます。 一番の特徴は、在宅で暮らす上で必要な機能訓練サービスを行っていることです。 機能訓練とは、身体の維持と向上を目指す訓練です。 介護サービス提供者が利用者の身体状況に合わせて目標を設定しプランを作成します。 ②通所型サービスA 通所型サービスAでは、運動やレクリエーションが行われます。 レクリエーションとは、介護現場では娯楽や余暇ではなく心身の向上を目指すことが目的です。 レクリエーションの種類は、身体を使う、手先を使う、頭を使うなどがあります。 通所型介護と比べると小規模のデイサービスです。 ③通所型サービスB サービスの内容は、体操や運動で、利用者主体の通いの場となります。 サービスの提供がボランティアや町内会なので、職員もボランティア主体となります。 イメージとしては、いきいきサロンや町内会の集まりです。 ④通所型サービスC サービスの内容は、3〜6カ月の短期間で生活機能向上を目指します。 実施するプログラム内容は、運動機能や栄養改善などです。 提供が市町村の保健・医療の専門職になっています。 参考サイト:介護予防・日常生活支援総合事業 ガイドライン|厚生労働省 介護予防のデイサービス費用は? デイサービスの費用は市町村によって違います。 以下は2022年10月現在の熊本市の通所型サービスの利用料金です。 通所型介護 料金 要支援1 1,672円/月 要支援2 3,428円/月 基本料金に加え、必要に応じて加算がついてきます。 加算とは、サービスの提供体制や利用者の状況に応じて発生するお金のことです。 加算の内容は、運動器機能向上加算、栄養加算、口腔機能向上加算などがあります。 それぞれの加算は、必要なサービスであると判断された場合介護サービス提供者がプランを作成しサービス提供します。 参考サイト:【開業】介護報酬の構造、加算・減算とは? 通所型介護や通所型A.B.Cは、市町村事業になるので、詳しい金額は異なります。 上記金額は、目安になるのでお住まいの市町村にお問合せかホームページで確認をおすすめします。 【まとめ】 いかがでしたでしょうか。 介護予防のデイサービス利用についてお伝えしました。 ・介護予防のデイサービスは「生活機能の向上のための機能訓練を行う」場所である。 ・介護予防のデイサービスを利用するには、市町村で介護保険申請をする必要がある。 ・介護予防のデイサービスが利用できる対象者は要支援1.2と事業者対象者である。 ・事業対象者は、基本チェックリスト該当者である。 ・介護予防のデイサービスの種類は①通所型介護②通所型サービスA③通所型サービスB④通所型サービスCの4つである。 ・費用は市町村事業の為、金額が異なるので確認がおすすめである。 最後までお読みいただきありがとうございました。
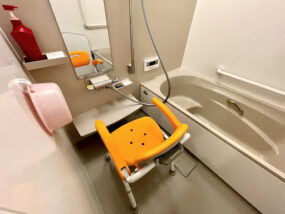
介護保険で使用できる福祉用具とは?レンタルする方法や注意点などについてご紹介
要支援・要介護認定を受け、介護保険が利用できるようになったら、福祉用具を生活に取り入れることを検討してみましょう。 購入するとなると高額でも、介護保険を使って比較的安価でレンタルすることができる福祉用具も数多くあります。 今回は介護保険を使って福祉用具をレンタルする手順から、福祉用具の紹介、そして注意点までをご紹介します。 介護保険使用して福祉用具をレンタルする手順 介護保険を使って福祉用具をレンタルするには、要支援や要介護の認定を受けていることが必須条件です。 介護保険を使用した場合、福祉用具のレンタル料金は基本的に自己負担1割となります。 ただし所得に応じて、2割〜3割になることもありますので、自分は一体何割負担となるのかを、ケアマネージャーに事前に確認しておきましょう。 それでは、福祉用具をレンタルしたい場合、どのような手順で行うのかをご紹介します。 ①ケアマネージャーに相談しましょう。 福祉用具もその方にあったものを提供しなければなりません。 地域包括支援センターに相談する方法もありますが、普段からその方の身体の状態をよく理解してくれているケアマネージャーであれば安心です。 その後ケアマネージャーと共にケアプランを立てて、問題ないかを確認します。 ②福祉用具の選定 例えば車いすをレンタルするにしても、自分でも操作できる自走式かそうでないかを決めなければなりません。 このように福祉用具にはそれぞれ違いがあります。 その方の望む福祉用具と実際に使う福祉用具にギャップがないように確認します。 ③申し込みと契約の確認 使いたい福祉用具が決定したら、ケアマネージャーに連絡します。 その後、使用料金や契約内容に相違がないかを確認します。 ④いよいよレンタルの開始 福祉用具が手元に届きます。 組み立てが必要なものだったり、設置が必要なものは福祉用具貸与事業者にお願いします。 使用する上で確認したいことがあれば、この際に確認して下さい。 初めての福祉用具レンタルの場合、手順が分からず不安を感じる方もいるでしょう。 しかしケアマネージャーに不安点も相談すれば問題ありません。 実際使ってみて「思っていた福祉用具と違う」とならないように、自分の希望をしっかり伝えることを忘れずに、ケアマネージャーと一緒にケアプランをたてましょう。 介護保険を使用してレンタルされることの多い福祉用具 介護保険を使用して使える福祉用具にはかなり種類があります。 「こんなものまで!?」と驚くような福祉用具まであるかもしれません。 今回は在宅介護でよく使われるような福祉用具をご紹介します。 ①車いす 車いすは普段もよく目にしますし、レンタルされる福祉用具の中でもかなり上位です。 自走式と介助式があり、自走式は自分でも他人でも操作できるタイプ、介助式は他人しか操作できないタイプです。 また電動タイプのものもあります。 街で電動で車いすを操作している方を見かけたことがあるのではないでしょうか。 操作方法だけでなく、デザインや座り心地も多種多様で、好みが出る部分です。 座り心地に関しては長時間座っているとお尻や腰を痛めることもありますので、こだわりたい部分です。 ②歩行器・歩行車 こちらは比較的自立して歩くことのできる方が使用する福祉用具です。 歩行器はコマのついていない四つの脚がついているもの、歩行車はコマがついていてお買い物などの際によく使われる福祉用具です。 ここで注意したいのが歩行車は介護保険の対象ですが、シルバーカーは対象外であることです。 大きな違いはシルバーカーには座面がついていること、ハンドル部分が歩行車のようにコの字型ではなく真っすぐになっていることです。 レンタルする際はカタログを見て選んだりケアマネージャーと相談しながら決めますので、誤って対象外のシルバーカーを選んでしまうことは考えづらいですが、念のため注意しましょう。 ③手すり 手すりというと改修工事が必要だと思われがちですが、介護保険を使用すると置き型手すりや突っ張り型手すりをレンタルすることができます。 置いたり突っ張るだけで設置完了となり、設置できる場所に制限が少なく、居住スペースに取り入れやすいことが特徴です。 立ち上がったり起き上がったり室内では大きな動作が意外と多く、転倒リスクが高いと言われています。 形もバリエーション豊かなので、目的に合った手すりを選びましょう。 ④シャワーチェア 浴室用の福祉用具です。 普段私たちが入浴する際は小さな椅子を使用することが多いですが、高さが低いので高齢者の方では座ったり立ち上がったりすることが困難です。 シャワーチェアはリビングなどで使われる椅子と同じように、高さがあり肘置きもあるので動作しやすく、転倒のリスクが軽減されます。 また一人で入浴できず、誰かの介助を必要とする方も多くいらっしゃいます。 高さがあるため介助者も腰を痛めたりする心配も少なく、介助者にとっても取り入れたい福祉用具の一つです。 ⑤介護用ベッド 介護用ベッドも介護保険を使用してレンタルすることができます。 自動で背上げ機能で起き上がりのサポートをしたり、脚上げ機能でむくみ防止をサポートします。 気になるのがレンタルできる福祉用具の中で高価な点です。 しかし使用者の方だけでなく、介助者の負担軽減のためにも検討したい福祉用具です。 介護保険を使用できるレンタル福祉用具は今回ご紹介したものだけではありません。 ケアマネージャーや福祉用具専門相談員にアドバイスをもらいながら、目的にあった福祉用具を取り入れましょう。 介護保険を使用して福祉用具をレンタルする際の注意点 福祉用具をレンタルするときには、さまざまな注意点があります。 介護者に遭った福祉用具をレンタルするためにも、以下のことに気を付けるようにしましょう。 ①認定された介護度によってレンタルできる福祉用具に制限がある 介護度が低いとレンタルすることができない福祉用具があります。 車いす関連の福祉用具や老人徘徊感知機器は、要支援の方はレンタルすることができません。 要支援の方は自立度やADLが高いので必要ではないと判断されているためです。 ただし例外給付もあります。 例えばパーキンソン病を患っており、時間帯や日によって状態が大きく変わる場合です。 そうでなかったとしても上記の福祉用具が必要となれば、ひとまずはケアマネージャーの方に相談しましょう。 ②福祉用具によっては、購入は介護保険の適用外となる 介護保険を使用してレンタルすることはできても、購入する際は介護保険が適用できないものがあります。 今回紹介した中であれば、手すり、車いす、ベッド、歩行器・歩行車は使用できません。 シャワーチェアのみ適用内となります。 介護保険を使用して購入できる福祉用具は”特定福祉用具”と呼ばれており、その基準は直接肌が触れるかどうかとなっています。 長く利用するのであればレンタルではなく、購入した方がお得と感じる方もいらっしゃいますが、特定福祉用具以外を購入する際は自費負担となります。 慎重に検討しましょう。 ③定期的なメンテナンスが必要 福祉用具を使用する上で最も大切なことです。 日々使っていると、ネジがゆるんだり高さが合わなくなったり、不具合が出てきます。 不具合で事故が発生することもあります。 レンタルを開始して終わりではなく、不具合がないかどうか日ごろから意識して、万が一不具合があった場合はすぐに福祉用具専門相談員に連絡しましょう。 まとめ いかがでしたか? 福祉用具を取り入れることで、生活の質が上がりご本人にとっても、介助者にとっても負担が軽減されることとなります。 ・レンタル料金は原則1割負担。収入によっては2割〜3割となることもある。 ・介護保険を使用して福祉用具を使いたいと思ったら、まずは自身の身体のことをよく理解してくれているケアマネージャーに相談する。 ・どの福祉用具にも様々なバリエーションがあるため、ケアマネージャーや福祉用具専門相談員のアドバイスを受けながら選ぶ。 ・介護度によって介護保険適用内でレンタルできない福祉用具がある。 ・特定福祉用具以外は購入する際に介護保険は使用できない。 ・日々福祉用具を使用する中で不具合がないかどうかチェックし、定期的なメンテナンスを行う。 最後までお読みいただき、ありがとうございました。

【ケアマネ必読!】福祉用具を取り入れるポイントは?取り入れる流れについてもご紹介
福祉用具は需要の高い、介護保険のサービスの1つです。 福祉用具には様々なものがあるため、選定も悩みどころです。 今回はケアマネが福祉用具を取り入れるポイントや流れを紹介します。 福祉用具とは? 福祉用具は、要介護認定を受けた人などが生活の幅を広げることができる用具です。 福祉用具を使用することで、自立した毎日を送る手助けになるからです。 福祉用具は、本人だけでなく家族の介護量を減らすこともできます。 たとえば、ベッドから起き上がれない人の生活圏はベッドで、限られています。 そこで、ベッドのそばに手すりを置いてみると、手すりにつかまって1人で起き上がることができ、生活圏が広がります。 動作ができるようになるだけでなく、「自分1人でできた!」という、自信も出てくるのです。 家族も起きるための手伝いをしなくて良くなり、介護量が減ります。 このように、福祉用具は介護認定を受けた人だけでなく、家族の生活も良くする用具なのです。 ですが、種類も多く、どれを導入すればよいかわかりにくいですよね。 福祉用具を取り入れる時はポイントがありますので、紹介していきます。 福祉用具にはどんな品目がある? 福祉用具は、大きくわけて2種類あります。 レンタルの「福祉用具貸与」と、購入の「特定福祉用具販売」です。 福祉用具は基本的には「貸与」が原則となっていますが、外れるものもあります。 それが、入浴や排泄時に使用する「特定福祉用具販売」です。 衛生面の観点からみても、他者が再利用するには心理的に抵抗感があるものになるからです。 たとえば、ポータブルトイレ、シャワーチェアなどがあります。 ポータブルトイレやシャワーチェアなどは、直接肌が触れたり摩耗します。 このため、「福祉用具貸与」ではなく、「特定福祉用具販売」で対応します。 福祉用具貸与(13品目) 以下の福祉用具はレンタルすることができます。 車いす 車いす付属品 特殊寝台 特殊寝台付属品 床ずれ防止用具 体位変換器 移動用リフト(つり具の部分を除く) 認知症老人徘徊感知機器 自動排泄処理装置 手すり スロープ 歩行器 歩行補助杖 原則として、要支援1・2、要介護1の人は「手すり」「スロープ」「歩行器」「歩行補助杖」以外は利用できません。 また、要支援1・2、要介護1・2・3の人は「自動排泄処理装置」は利用できません。 これらの用具を利用する状態が想定しづらいからです。 利用料金は、所得によって異なりますが、費用の1〜3割です。 介護度に応じた支給限度額が決まっているため、その額の中で必要に応じて貸与します。 特定福祉用具販売(6品目) 購入する福祉用具は以下の6品です。 腰掛便座 自動排泄処理装置の交換可能部品 排泄予測支援機器 簡易浴槽 移動用リフトのつり具の部分 入浴補助具 特定福祉用具販売は、1年間で購入できる金額は10万円までと決まっています。 そのうちの自己負担分は、所得によりことなりますが、1~3万円です。 1度全額負担支払う必要があり、手続き後に自己負担分以外が返ってきます。 10万円を超えると、超えた分は自己負担になりますので、注意してください。 福祉用具を取り入れるポイントは? 福祉用具を取り入れるポイントは、「福祉用具を使って、利用者の生活の質が上がっているか」です。 福祉用具は、「日常生活の便宜を図ったり機能訓練のための用具で介護保険の給付対象」とされているからです。 福祉用具を取り入れることで、状態が悪くなったり、過ごしにくくなってしまっては、意味がありません。 例えば、歩行が不安定になったからといって、杖を取り入れるのが一概に正しいとはいえません。 認知面の低下が強い利用者に杖を取り入れても、正しく使用するのは難しくなります。 杖を自分の足に引っかけるなど、かえって転倒リスクが高まってしまうのです。 転倒すると痛みが出たり、場合によっては骨折してしまい、生活の質が低下してしまいます。 福祉用具が利用者の生活のさまたげになっていないか、質が上がっているか必ず確認してください。 また、現在の利用者の状態に合っているかをチェックするのも大切です。 例えば、現在は車いすを自走できるのに、先を見据えて介助式の車いすを選んだとします。 これは利用者のできる力を奪ってしまうため、間違った選択です。 自立どころか、介護が必要な状態になってしまいます。 逆もしかりで、現在の能力では扱うのが難しい福祉用具を選択するのは避けましょう。 このため、状態に合わせて福祉用具を選ぶことが大切なのです。 細かく利用者の状態を評価して、必要な福祉用具を検討する必要があります。 また、福祉用具は、以下の点をおさえると、取り入れやすくなります。 利用者や家族のニーズを確認する。 利用者のアセスメント(課題を分析して、要望をくみ取ること)をしっかり行う。 可能な場合は即決せずに、福祉用具を試用する。 (できれば、特定福祉用具は実物をみる) 本人にも介護者にも使いやすいものを選ぶ。 リハビリ職や福祉用具事業所の職員から助言をもらう。 また、継続して長く使うものは「特定福祉用具販売」を、体の状態に合わせて定期的に交換の検討が必要なものは「福祉用具貸与」がおすすめです。 福祉用具購入は費用面で負担が大きくなったり、返却ができないため状態が変わった時に使い道がなく、困ることがあります。 大きいものやメンテナンスが必要なものは、「福祉用具貸与」がおすすめです。 場所をとるような大きなものだと、必要なくなった時に撤去するのに大変です。 メンテナンスは定期的に行う必要がありますし、専門的な知識や道具が必要なことがあります。 福祉用具を利用するには? 福祉用具を利用するためには、手続きを行う必要があります。 手続きなどの流れを守らなければ、福祉用具を利用できないからです。 福祉用具を利用するためには、「ケアプラン」などの計画書が必要になります。 福祉用具を利用するための手続きの流れを紹介します。 ① 利用者がケアマネに「福祉用具利用希望」を申し出る。 ② ケアマネが「ケアプラン」を作成、利用者に同意を得る。 ③ ケアマネが福祉用具事業所に依頼する。 ④ 福祉用具事業所は「福祉用具サービス計画書」を作成し、利用者に同意を得る。 ⑤ 福祉用具事業所は「福祉用具」を選定。利用者と契約後、サービス開始。 ⑥ 福祉用具事業所はモニタリングを行い、ケアマネに報告する。 まとめ ここまで、福祉用具を取り入れるポイントや流れについて、紹介してきました。 福祉用具には、「福祉用具貸与」と「特定福祉用具販売」がある。 「福祉用具貸与」には13品目あり、要介護認定を受けた人すべてが使えるわけではない。 「特定福祉用具販売」は6品目あり、1年間で購入できるのは10万円まで。 福祉用具を取り入れるポイントは、「利用者の生活の質が上がっているか」をみること。 現在の状態に合った福祉用具を取り入れる。 利用者や家族のニーズを把握し、アセスメントを行い、状態を把握する。 可能な場合は、福祉用具を日常生活で試用させてもらう。 使いやすい福祉用具を選ぶ。 プロの職種からアドバイスをもらう。 福祉用具を利用するためには、ケアプランなど計画書が必要。 ぜひ、福祉用具を取り入れるポイントを押さえましょう。 ぴったりな福祉用具を利用者や家族に、自信を持ってすすめられるからです。 利用者に合った福祉用具を選べば、利用者のできることが増え、自立を促すことができます。 福祉用具を取り入れるポイントを必ず押さえて、ぴったりな福祉用具を選びましょう。 最後までご覧いただき、ありがとうございました。

グループホームの費用の平均は?費用を払えない方必見!助成制度を紹介!
グループホームは認知症の方が共同で生活される介護施設です。 施設入所を検討しているけど、実際費用はどのくらいなのか?払えなくなったときにどうすればよいか、などお悩みの方は多いのではないでしょうか。 今回はサービス内容や費用、万が一費用を支払えなくなった時の対処法などについてご紹介します。 グループホームとは グループホームは、認知症の高齢者が対象の介護施設です。 1ユニット5〜9名のご利用者様が、自分でできる家事などを分担して行いながら、専門のスタッフと一緒に共同生活をしています。 認知症の方は、徘徊や帰宅願望・被害妄想・物の収集癖の症状が強い場合、特別養護老人ホームやショートステイなど介護施設の集団生活が難しいケースもあります。 グループホームは、環境変化に合わない認知症の方でも少人数で慣れやすい生活環境で生活することができます。 また、少人数であることからスタッフの見守りが他のサービスに比べてしやすいこともメリットです。 そもそもグループホームはどのような方が入居することができるのでしょうか。 グループホームの入居条件 ①65歳以上の高齢者で「要支援2~要介護5」の認定を受けている方 ②65歳未満の若年性認知症、初老期認知症と診断された、「要支援2~要介護5」の認定 を受けている方 ③医師により認知症の診断を受けた方 ④施設と同じ市区町村に住民票がある方 ⑤その他、集団生活に支障のない方(感染症にかかっていない、共同生活に適応できる など、施設によって設定) 要支援2以上の方と認知症と医師から診断を受けていることが重要になります。 グルームホームの費用は? グループホームの費用についてご紹介します。 施設によって、費用は異なりますが以下の2つがあります。 ・「入居一時金または保証金」・・・入居する際に支払う費用。 ・「月額費用」・・・介護保険の負担や食費など生活に掛かる費用。 入居一時金または保証金 入居一時金または保証金の費用は施設によって異なります。0〜数十万円、高い施設だと100万円単位の費用が必要になります。 入居一時金または保証金は、グループホームを利用する権利をもらうのに必要な費用になります。具体的な金額は国に定められた基準がないことから、全ての施設で一定ではありません。 賃貸住宅の敷金として考えていただくとわかりやすいです。ただ、敷金と同じで退去する際に返金されますが、修繕費や清掃費で差し引かれたり、入居期間によって償却されるため、満額返金されるわけではないので注意してください。 償却率につきましても、施設によって異なりますので確認が必要になります。 月額費用 月額費用につきましては、平均的に15万円前後となります。 費用の内訳につきましてご紹介します。 ・介護保険の自己負担分 ・居住費 ・管理費 ・食費 ・水道光熱費 ・その他必要時に掛かった費用 グループホームの介護保険の自己負担分費用について グループホームでは、5〜9人までのご利用者様を1つのユニットで生活することが決められています。また1施設2ユニットまでと定められているため、施設のユニット数によって介護保険の自己負担分が異なります。併せて所得によって介護保険の負担割合が違う点と地域によって多少の負担額が異なります。 1ユニットのグループホーム 介護保険の自己負担分 要介護度 1割負担 2割負担 3割負担 要支援2 22,800円 45,600円 68,400円 要介護1 22,920円 45,840円 68,760円 要介護2 24,000円 48,000円 72,000円 要介護3 24,690円 49,380円 74,070円 要介護4 25,200円 50,400円 75,600円 要介護5 25,740円 51,480円 77,220円 2ユニットのグループホーム 介護保険の自己負担分 要介護度 1割負担 2割負担 3割負担 要支援2 22,440円 44,880円 67,320円 要介護1 22,560円 45,120円 67,680円 要介護2 23,610円 47,220円 70,830円 要介護3 24,330円 48,660円 72,990円 要介護4 24,810円 49,620円 74,430円 要介護5 25,320円 50,640円 75,960円 サービス加算 上記の介護保険の自己負担分と併せて、別途で加算も必要時に掛かります。 サービス加算とはサービス提供の時間帯や緊急性、スタッフの体制強化や保有している資格などに応じて追加で事業所が受け取ることができます。 グループホームの主な加算をご紹介します。 1日あたりの自己負担額 30日あたりの自己負担額 初期加算 30円 900円 夜間支援体制加算(1ユニット) 50円 1,500円 夜間支援体制加算(2ユニット) 25円 750円 医療連携体制加算(Ⅰ) 39円 1,170円 医療連携体制加算(Ⅱ) 49円 1,470円 医療連携体制加算(Ⅲ) 59円 1,770円 認知症専門ケア加算(Ⅰ) 3円 90円 認知症専門ケア加算(Ⅱ) 4円 120円 看取り介護加算(死亡日) 1,280円 看取り介護加算(死亡日前日および前々日) 680円 看取り介護加算(死亡日以前4日以上30日以下) 144円 初期加算 施設で慣れるためには様々な支援が必要なことから、初期費用として加算されます。 入所から30日を限度に適用されます。 また入所中に1ヶ月以上入院して退院された後、再度グループホームに入所した場合も適用されます。 夜間支援体制加算 グループホームか1ユニットか2ユニットによって費用が異なります。 夜間帯のスタッフの人数が基準より多く配置されている場合に加算されます。 夜間帯は、見守り対応はもちろんのこと緊急時の対応など、日中とは少ない人員体制で業務をしています。スタッフの配置が手厚ければ、転倒や急変時の際も未然に防いだり、早急に対応することができます。スタッフの体制が充実していると安心です。 医療連携体制加算 24時間対応可能な医療機関、訪問看護との連携や看護スタッフの配置など、看護や医療体制が整ったグループホームが加算の適用となります。 認知症専門ケア加算 認知症介護指導者研修を受けた介護スタッフの配置や認知症ケアに関する指導や研修などを行っているグループホームが加算の適用となります。 看取り介護加算 グループホームで看取りを希望されている際、必要時に加算されます。 ただ、終身で利用できるグループホームか事前に確認することが必要です。 看取り介護加算が適用されるのは、医療機関や訪問看護との24時間の連携と介護職員が看取りの研修等を行っていることが条件となります。 施設によって、職員の体制や医療機関の連携などによって加算内容は変わりますので確認が必要です。 グループホームの実費分の費用について 介護保険の自己負担分以外にも居住費等の費用が掛かります。 居住費 居住費は、お部屋の広さ、施設の設備、生活される地域によって費用は異なります。 居住費の目安は、約5〜7万円ほどです。 管理費 施設の維持や管理に必要な費用になります。 管理費の目安は、約1〜2万円ほどです。 食費 施設で提供される食事代になります。 食費の目安は、約5万円ほどです。 水道光熱費 施設で使用する水道代や電気・ガス代になります。 水道光熱費の目安は、約1万円ほどです。 その他必要時に掛かった費用とは? 理美容代やおむつ代など必要時の費用になります。 グループホームの費用が払えないときはどうすればよい? グループホームの費用が払えなくなったときは、まず施設のスタッフやケアマネージャーに相談をしましょう。 相談もせずに支払いを放置してはいけません。 それは施設からの信用を一気に無くす行動です。 施設側と話すことで様々な提案や制度を教えてもらえますし、他の低額の施設に移ることができることもあります。 また、グループホームの費用が払えないから、と言って、すぐに退去になることもありません。 分割で支払うことや猶予をもらうことも可能です。 グループホームの費用が払えないときに利用できる制度 グループホームに入所しても、費用が払えないのではと心配されるご家族様もみえます。 できれば在宅で介護を続けたいけど、認知症高齢者の介護は認知症状が大きいほど体力的にも精神的にもご家族様の負担が大きいです。 費用面でも安心できる助成制度をご紹介します。 ①高額介護サービス費 高額介護サービス費とは、1ヶ月の介護保険の自己負担分が限度額を越えた場合、越えた分の金額が戻ってきます。 ただし、高額介護サービス費は介護保険適用にかかるサービス費用のみです。居住費や水道光熱費などの実費分につきましては対象外になりますので注意してください。 高額介護サービス費の基準についてご紹介します。 区分 対象者 月額の自己負担上限 第4段階 課税所得690万円(年収約1,160万円)以上 14万100円(世帯) 課税所得380万円(年収約770万円)~課税所得690万円(年収約1,160万円)未満 9万3,000円(世帯) 市町村民課税~課税所得380万円(年収約770万円)未満 4万4,400円(世帯) 第3段階 全員が市町村民税非課税の世帯(第1段階・第2段階に該当しない方) 2万4,600円(世帯) 第2段階 全員が市町村民税非課税の世帯、かつ前年の公的年金等収入金額+その他の合計所得金額の合計が80万円以下の方等 2万4,600円(世帯) 1万5,000円(個人) 第1段階 生活保護を受給している方等 1万5,000円(個人) 対象となる方は、自治体から通知がきます。通知の内容を確認して申請することによって手続きができます。 高額介護サービス費は毎回申請する必要はありません。一度申請をすれば次回以降、自動的に払い戻しがされます。 ②家賃助成制度 家賃の助成制度とは、低所得世帯や生活保護受給者の方を対象としています。 家賃の月額1万円を上限とした家賃補助を受けられます。 対象は、グループホームの家賃のみです。 自治体ごとに必要な書類があります。申請方法は、お近くの自治体の窓口にお問合せください。 ③自治体ごとの助成 自治体によっては独自で助成制度があるところもあります。 家賃、食費、光熱費などの補助金を給付する制度もあるので、お近くの自治体の窓口にお問合せすることがおすすめです。 まとめ いかがでしたでしょうか、グループホームの内容、費用等についてご紹介させていただきました。 ・グループホームは、認知症の高齢者が対象の介護施設である。 ・グループホームの入所条件は、要支援2以上の方と認知症と医師から診断を受けている ことが重要である。 ・グループホームに入所するには、入居一時金または保証金が必要な施設もある。 ・毎月、介護保険の自己負担分と実費分が必要となる。 ・月額費用は、施設にもよるが毎月15万円ほどの費用が必要である。 ・グループホームに入所するにあたって、条件によるが助成制度を受けることができる。 最後まで読んでいただきありがとうございます。

デイサービスってどんなところ?役割やサービス内容について解説!
デイサービスは介護保険で利用できる施設です。「通所介護」とも言われ、事業所に通ってサービスを受けることができます。ここでは、デイサービスはどのような人が利用できるのか、役割、サービス内容について解説します。 デイサービスとは デイサービスは、利用者が可能な限り自宅で自立した生活を送ることができるように、日常介護や機能訓練などを受けることができる日帰りのサービスです。 心身機能の維持や家族の介護負担の軽減としての側面もあります。 集団でサービス提供されるため、利用者同士の交流もあり、引きこもりや孤独感の解消にもつながります。 デイサービスはどのような人が利用できるのか? 介護保険の要支援・要介護認定を受けている人なら利用が可能です。 残念ながら65歳以上のお年寄りであっても「足や腰が弱ってきた」「話し相手が欲しい」だけでは、利用することができません。 デイサービスは介護保険サービスで言われる「通所介護」になります。 介護保険の要介護認定を受ける必要があります。 要介護認定は、居住している市町村の介護保険窓口で相談が可能です。 認定結果がわかるまでに数週間かかるため、介護保険を利用したい場合は、早めに相談することをお勧めします。 厚生労働省の「2019年介護サービス施設・事業所調査の概況」によると、デイサービスは全国に24,035事業所あると発表されています。 事業所によっては要支援の認定を受けた人を対象にしている介護予防事業のサービスを提供していないところがあります。 要支援の場合は、介護予防事業を行っているのか確認が必要です。 デイサービスは介護保険で利用できる施設です。 「通所介護」とも言われ、事業所に通ってサービスを受けることができます。 ここでは、デイサービスはどのような人が利用できるのか、役割、サービス内容について解説します。 デイサービスのサービス内容 デイサービスは、「送迎」「食事」「入浴」「機能訓練」「レクリエーション」が主なサービス内容になります。 ・送迎 自宅から事業所まで車での送迎があります。 利用される人によって歩行が難しく、車イスでの移動が必要な人、足があがらず、跨ぐことができない人などさまざまです。 送迎の車は、普通の自動車以外に車イスのまま乗ることができるリフト付車両を利用するなど、事業所によって利用に合わせた送迎を行っています。 ・食事 短時間利用のデイサービスでは提供されないことが多いですが、1日利用する場合、食事の提供があります。 食事を楽しみにしている人は多いです。 普通食以外に利用される人の飲み込みの状態に合わせて、刻み食やミキサー食の提供、介助が必要な方への食事介助など、個別対応が可能です。 ・入浴 利用される人の身体機能に合わせた入浴支援が行われています。 事業所によって浴槽はさまざまです。自宅のような個人浴槽のところ、大浴場、また座ったまま入れるような機械を利用した浴槽があるなど、事業所ごとの特徴があります。 入浴介助は自宅では困難な方も多いです。 浴槽の設備は、事業所を選ぶポイントになります。 どのような入浴方法があるのか設備を確認し、希望に沿った事業所を選ぶことが大切です。 ・機能訓練 機能訓練指導員により提供される生活の中での機能訓練です。 集団の体操に参加する、起居動作の練習など事業所によって取り組みは異なります。 利用される人にとって必要な生活リハビリを行い、機能維持や獲得を目指しています。 ・レクリエーション 個人や集団などいろいろな組み合わせで余暇活動として提供されています。 レクリエーションは、楽しみを通じて認知や身体機能の維持、他の人との関わりなどが目的です。 作品作り、カラオケ、風船バレーなど行われています。 また男性利用者が多い事業所では、マージャンやパチンコ、女性利用者が多い事業所ではメイク教室といったユニークな取り組みをしているところもあります。 デイサービスで働く職種 複数の職種が働き、デイサービスでの介護を支えています。 ・管理者 事業所を管理する者になります。 介護職員など他の職種と兼務することが可能です。 事業所全体の運営を担っています。 ・生活相談員 生活相談員は事業所の最初の窓口となり、サービス内容の説明や手続き、契約などを行います。 利用される人や家族の相談に対応する、介護支援専門員との連絡調整などが主な役割です。 ・介護職員 利用される人の入浴、排せつ、食事など日常介助が主な仕事内容になります。 日常の介護以外に、レクリエーションの企画、機能訓練の補助、送迎業務なども行っています。 ・看護職員 利用される人の健康管理を行っています。 事業所の規模によっても異なりますが、基本は1人以上の配置があります。 日々は介護職員と一緒に日常介助を行う他、健康管理や内服管理以外に、医療処置や健康相談なども行っています。 事業所によって異なりますが、介護職員と同様に、送迎業務に入ることもあります。 ・機能訓練指導員 機能訓練指導員は、誰でもできるわけではなく、看護師、准看護師、理学療法士、作業療法士、言語聴覚士、あん摩マッサージ指圧師など資格が必要になります。 リハビリ計画書の作成、実施、リハビリに関する指導や自宅環境の相談、助言なども行っています。 デイサービスの役割 デイサービスで求められる役割は以下のことがあげられます。 ・入浴、排泄、食事など日常生活における介助 日常介護の提供です。 介護の状態によって自分の身のまわりことに介護が必要な人が大勢います。 要支援・要介護認定を受けている人は大なり小なり介助が必要です。 特に入浴は自宅で大変な介助となっています。 歩行が難しい人の場合、自宅の浴槽につかることは容易ではありません。 デイサービスでは、事業所によって専用の車イスや浴槽などがあり、安心して入浴することが可能です。 その人にとって必要な日常介助の提供をしています。 ・生活の中での機能訓練 利用される人の身体状況や精神状況によって内容は異なりますが、自立を支援するための生活機能訓練が行われています。 機能訓練の計画に沿って、体操や個別の歩行練習、器具を利用した体力づくりなど提供されています。 ・社会参加 利用される人の中には自分では外出できない人も多いです。 デイサービスに参加することで自宅にこもりきりにならずに過ごすことができます。 またデイサービス内でレクリエーションなどを通じて他者と関わりを持つことが可能です。 デイサービスを利用は社会参加のきっかけになります。 ・介護者の介護負担軽減 利用者がデイサービスを利用することによって介護をしている家族が休息を取ることができます。 毎日の介護は家族であっても負担が大きい仕事です。 介護者も自由な時間を持つことで、心身ともにリフレッシュできます。 また自宅では負担の大きい入浴などの支援が受けられ、負担軽減につながります。 デイサービスとデイケアの違い [caption id="attachment_2017" align="alignnone" width="512"] Asian caregiver and a senior woman at the room[/caption] 介護保険では、デイサービスは「通所介護」、デイケアは「通所リハビリテーション」と言われています。 デイサービスの目的は、「利用される人が自宅で自立した生活が送れるように支援」です。 一方、デイケアの目的は、「身体機能の回復や維持、機能の向上、認知機能の改善」です。 そのため、デイサービスは介護を主にサービスを提供しているのに対して、デイケアは、リハビリテーションを主にサービス提供を行っています。 デイサービスでは機能訓練指導員としているのに対して、デイケアではリハビリ専門職の配置が必須となっています。 最近では、機能訓練のニーズが高まり、デイサービスもリハビリに特化したものが増えてきました。 しかし、医療職員の配置はデイケアのほうが多いです。 利用するにあたって何がやりたいか、ご家族の希望などに沿ってデイサービス、デイケアを選ぶ必要があります。 まとめ ・デイサービスは介護保険で利用できる通いの施設である・利用するにあたっては介護保険の要支援、要介護認定を受ける必要がある・デイサービスでは日常介護を受けることができる・自分に合った機能訓練を行うことが可能である・デイサービスへ通うことによって社会参加に繋がる・介護者の介護負担の軽減も担っている・デイサービス利用にあたってメリットとデメリットがある・デイサービスの役割や特徴を知り、利用するのがおすすめ 最後までお読みいただきありがとうございます。

デイサービスの利用条件とは?介護保険申請の流れやサービス内容についてご紹介
道を歩いていると、デイサービスの名前がプリントされている車を見ることはありませんか? 自分の親が介護保険サービスを使うことになった時、「デイサービス」を検討することが多いです。 では、デイサービスとはどのような施設なのでしょうか?今回はデイサービスの利用条件やサービス内容、料金についてお伝えします。 デイサービスとは? デイサービスとは日帰りの介護保険サービスです。 朝、送迎車がお迎えに来て施設で過ごし、帰りは送迎車で送ってもらえます。 デイサービスには1日過ごすものと半日過ごすものがあり、1日型は5時間~9時間、半日型は3時間~5時間が一般的です。 デイサービスを利用することで、利用者の方の健康を保つことや、日常の介護をするご家族の身体的、精神的な負担を軽減させることができます。 デイサービスにはリハビリ特化型、認知症対応型、趣味特化型などさまざまな種類があるので、利用者の希望にあったところを選ぶようにしましょう。 デイサービスの利用条件 利用条件は要介護1〜5までの方が利用できるため、事前に介護認定が必要になります。 また、デイサービスは医療行為が原則的に行えないため、医療行為の必要がない人しかりようができません。 また、送迎バスの利用があるため、施設の送迎範囲内に自宅があることが必要です。 介護保険サービスを利用するには 介護保険サービスを利用するには、まず介護認定を受けることが必要です。 介護認定を受けるためには、市区町村役場へ行き介護保険の申請をします。 介護認定は、介護サービスを行う必要はあるのか?1次判定と2次判定の2段階にて判断をします。 1次判定は、職員が自宅を訪問して高齢者の方と家族との聞き取り調査を行います。 主治医の意見書がありましたら一緒に提出します。 後日客観的かつ公平な判定を行うため、コンピューターにて判定を行います。 2次判定は、保健医療福祉の学識経験者5名ほどで判定を行います。 申請してから1ヶ月ほどで認定結果がでます。介護認定された際は、介護保険証が届きます。 ケアマネージャーの決定 デイサービスを利用するためには、ケアマネジャーが専属の担当になってもらうことがおすすめです。 ケアマネジャーを探すには市町村の介護保険課、地域包括支援センターにて相談すると居宅介護支援事業所の紹介をしてくれます。 ケアマネジャーが決まりましたら、ケアマネジャーの紹介を基にデイサービスを決めていきます。 他者との交流を目的にするのか、リハビリを重視するのか、また必要時に夜間帯もお願いできる事業所にするのか、目的に合わせてデイサービスを検討します。 デイサービスのサービス内容 デイサービスのサービス内容は主に、食事、入浴、リハビリが中心となります。 サービス内容はどのような目的があるのかご紹介します。 食事 栄養バランスのある食事を摂ることによって、健康を保持します。 特に独居生活の高齢者の方にとっては在宅ではバランスのある食事を摂れていないことや、食欲不振で栄養がしっかり摂れていないこともあります。 また食事を食べている様子を看護職員や介護職員が観察することによって、嚥下機能の状態を把握することができます。 嚥下機能が低下すると、むせ込みやすくなります。 食物が喉をうまく通らないことで 窒息や誤嚥性肺炎を起こす危険があるので注意が必要です。 食事を摂って栄養バランスを維持するだけではなく、嚥下機能の状態も観察します。 入浴 入浴することによって、清潔を保持し皮膚疾患や感染症を防ぐことができます。 また 自宅で入浴することができない方でも、デイサービスでは介護職員が介助を行いますので、安心して入浴することができます。 また入浴することによって皮膚状態を観察することができるため、皮膚疾患の早期発見にも繋がります。 リハビリ 身体を動かすことにより、運動機能の低下を防ぐことができます。 高齢者は下肢筋力が低下し転倒するケースが増えるものです。 転倒し大腿骨を骨折することにより、歩行ができなくなり車椅子生活となってしまいます。 寝たきり状態になると介護の負担が増してしまうので、リハビリで運動することは自立生活を継続するためにも必要です。 デイサービスの1日の流れ デイサービスの1日の流れは、施設によって異なりますが大まかな流れについてお伝えします。 09:00 ご自宅にお迎え。09:30 施設に到着→手洗いうがい→バイタル測定、朝の会。10:00 入浴やリハビリ、脳トレやプリントで午前の活動。食事前の口腔体操。12:00 昼食。13:00 口腔ケア。14:00 レクリエーション。15:00 おやつの時間。16:30 送迎車に乗り、ご自宅へ。 デイサービスの利用料金 まずは介護保険の負担金額についてご説明します。 介護保険サービスは、介護度によって地域によって介護保険の負担金額が異なります。 また所得によっても介護保険の負担割合が1〜3割と割合が違います。 デイサービスは事業所によって提供時間が異なることから、提供時間と介護度によって下記の表になります。 要介護1 要介護2 要介護3 要介護4 要介護5 3〜4時間未満 368 421 477 530 585 4〜5時間未満 386 442 500 557 614 5〜6時間未満 567 670 773 876 979 6〜7時間未満 581 686 792 897 1,003 7〜8時間未満 655 773 896 1,018 1,142 8〜9時間未満 666 787 911 1,036 1,162 ※1単位10円として、介護保険の負担割合1割負担での金額。2021年4月時点での情報です。 例)デイサービスでの介護保険負担割合の金額 要介護1 1割負担 7〜8時間未満 1日の介護保険の負担金額は、655円 要介護1 2割負担 7〜8時間未満 1日の介護保険の負担金額は、1,310円 デイサービスでは、運動やお風呂に入ることによって1回あたり追加の金額が加算されます。下記の表は主な加算です。他にも加算はありますが施設によって、掛かる加算は異なります。 個別機能訓練加算Ⅰイ 56円/回 個別機能訓練加算Ⅰロ 85円/回 入浴介助加算Ⅰ 40円/回 上記の介護保険の負担割合とは、別途で食事代(実費)が発生します。 施設によりますが、食事代は昼食代または昼食代+おやつ代として発生します。 介護保険の負担割合と食事代で、デイサービスが1日どのくらいの金額が発生するかご説明します。 例)要介護1 1割負担の方 7〜8時間未満のデイサービスをご利用。個別機能訓練加算Ⅰイと入浴加算を利用した際の金額。 655円(介護保険の負担金額)+96円(個別機能訓練加算Ⅰイと入浴加算を利用)+850円(昼食700円+おやつ150円)=1,601円/1日となります。 介護度や提供時間、加算、食事代と施設によって違うため、詳しい料金につきましては施設に確認することがおすすめです。 デイサービスのメリット、デメリット デイサービスにはメリットだけでなくデメリットも存在します。 その両方をよく考えたうえで利用するかどうかの検討をするようにしましょう。 デイサービスのメリット ・他者との交流によって認知症予防に繋がります。 ・リハビリやレクリエーションを行うことにより、身体機能の維持や向上に繋がります。 ・バランスの良い食事を摂ることができます。食べることが楽しみになります。 ・入浴することによって、清潔を保持することができます。 ・デイサービスでバイタル測定など、健康管理をすることにより健康状態を把握することができます。 デイサービスのデメリット ・他者と交流することに対して、ストレスを感じることがあります。 ・費用面で負担を感じることがあります。 デイケアとの違い デイサービスと似たようなサービスにデイケアがあります。 デイケアは医師の指示のもとでリハビリがおこなわれる施設です。 師が常駐しており、医療ケアや専門的なリハビリが行われます。 費用はデイケアのほうが高額になる傾向が高いです。 まとめ いかがでしたでしょうか。 デイサービスの利用条件とサービス内容についてお伝えしました。 ・デイサービスを利用するには、まず介護保険の申請が必要である。 ・デイサービスの利用条件は、要介護1〜5までの方である。 ・デイサービスの利用は、高齢者の方の健康を保持または向上させ、自立した生活を継続するためである。 ・デイサービスの利用は、家族の負担が軽減し在宅での介護を継続できるためである。 ・時間帯や利用料金は、施設によって異なるものである。 ・高齢になっても健康的に自立した生活を送るためには、デイサービスが必要である。 最後まで読んでいただきありがとうございます
介護者の家族とケアマネジャーや介護士とのコミュニケーション方法とは?
介護を続けるためには、医療従事者や介護従事者の方の協力は不可欠です。 しかし、大切な家族の介護を他人に任せられないという考えで介護を利用者だけで抱え込むと、質の良い介護の提供は受けられません。 この記事では、利用者側からとるべきケアマネジャーや介護士とのコミュニケーション方法について紹介します。 基本的なコミュニケーションは信頼関係を結ぶ大事な要素になりますので、利用者の方はぜひ参考にしてください。 ケアマネジャーや介護士とのコミュニケーション方法 介護を始めるための第一歩は、ケアマネジャーや介護士とのコミュニケーションです。 介護の質は、利用者とケアマネジャー、介護士との信頼関係によって変わります。 しかし、一部の利用者の中にはすべて自分の考えが通るという思い込みが激しい人がいるのも事実です。 その思い込みを招く原因は、ケアマネジャーや介護士の役割や仕事内容など利用者の理解不足ともいえます。 利用者とケアマネジャー、介護士の関係が良好でなければ、要介護者にとって良質な介護にはなりません。 介護施設などを利用するまでに、ケアマネジャーや介護士の役割や仕事内容について知ることが大切です。 ケアマネジャーとのコミュニケーション 利用者にとって、ケアマネジャーとのコミュニケーションは、一番大切で基本です。 ケアマネジャーと信頼関係を築くためには、利用者は、役割と仕事内容を知ったうえで、協力を求めることになります。 ケアマネジャーの役割、仕事内容とは? ケアマネジャーの正式名称は、介護支援専門員です。 介護を初めて担う介護者にとって、施設との連絡や調整、最適な介護サービスの利用など、ケアマネジャーは欠かせない存在になります。 まずは、利用者の知識として、ケアマネジャーの役割や仕事内容を知っておきましょう。 ケアマネージャーの役割、仕事内容は次のとおりです。 ケアプランの作成 要介護者の介護度や健康状態などを把握し、ケアプランを作成します。 介護保険サービスを利用しながら、目標を決め、自立できる生活に向けて支援します。 利用者と介護施設との調整役 訪問介護の利用や介護施設、福祉施設などの介護サービス事業者との調整を行います。 また、介護施設に対する要望やクレームなどの対応や調整役も担っています。 ケアマネージャーの種類とは ケアマネジャーは、所属先によって居宅ケアマネジャーと施設ケアマネジャーに分かれ、仕事内容も異なります。 居宅ケアマネ 通所介護施設となる居宅介護支援事業所に所属するケアマネジャーで、在宅介護を支援する仕事です。 在宅で介護サービスを受ける利用者のケアプランの作成や関係個所との調整を行います。 施設ケアマネ 特別養護老人ホームや介護老人福祉施設に所属するケアマネジャーで、施設に入居する利用者のサポートが主な仕事です。 施設内の利用者を担当するため、居宅ケアマネジャーに比べ、担当する利用者が多くなる可能性があります。 介護士とのコミュニケーション ケアマネジャーとのコミュニケーションも大切ですが、直接、利用者の介護に携わる介護士とのコミュニケーションも大切です。 介護士の役割、仕事内容は次のとおりです。 介護士の役割や仕事内容とは? 通所施設または入所施設で、利用者が安心して日常生活を過ごせるように身の回りの世話や相談などの介護サービスを提供します。 所属する介護サービス事業者の形態によって、若干異なりますが、主な仕事内容は、次のとおりです。 身体介護 利用者の日常生活のお世話をします。 主に「排泄介助」「入浴介助」「食事介助」「移乗介助」があり、直接利用者の身体に触れて介護します。 生活援助 食事の準備や掃除、洗濯など、身の回りをサポートします。 利用者のニーズに沿った生活援助を行います。 その他 リハビリやレクリエーションなど、身体や精神面のケアを行います。 利用者はどうあるべき? 利用者は、ケアマネジャーや介護士の役割や仕事内容を知ったうえで対応することが大切です。 お互いの意思疎通が良好にできなければ、適切な介護につながりません。 ここでは、利用者が気をつけたいポイントを紹介します。 要介護者が気をつけたいポイント3つ 特に高齢者に多いと思われるのが、ケアマネジャーや介護士に対するハラスメントです。 利用しているから当たり前という考えは、適切な介護サービスを受けられなくなる可能性があるため、要注意です。 すべて自分の要望が通ると思わない 要介護者の中には、自分の要求がすべて通ると思われる人もいます。 しかし、ケアマネジャーや介護士は、役割と仕事が決められています。 仕事の範囲外の要求には応えられないことを理解しておきましょう。 暴言暴力は慎む 暴言暴力は、慎まなければなりません。 ケアマネジャー、介護士も人間です。感情があります。 利用者と反対の立場で物事を考えるなど気持ちを改めることが必要です。 体調や気分などを伝えておく 体調や気分が悪いなど、身体の不調は介護者に伝えておくことが大切です。 介護士は、日々、利用者と接しているとはいえ、すべての利用者の体調を把握できるとは限りません。 身体の不調は、事前に介護士に伝えるなどの情報共有が必要です。 介護者が気をつけたいポイント3つ 介護者である家族は、要介護者の状況を良く知る立場です。 しかし、ケアマネジャーや介護士に上手く伝えないとトラブルの原因にもなりかねません。 要介護者の気持ちを理解し、介護士とコミュニケーションを取り、適切な介護につなげることが介護者の立場です。 利用しているという立場で物事を考えていると、1人で抱える介護になりかねないため、注意が必要です。 ひとりで介護を続けられない 介護者ひとりでは、介護は続けられません。 ケアマネや介護士の協力がなければ、独りよがりの介護になり、要介護が自立した生活に向けた支援にはならないのです。 介護サービスによって介護が成り立っていることを理解しなければなりません。 介護士にもスキルの差がある 介護士の経験年数や年齢などによって、介護スキルには差があります。 すべての介護士のスキルは同等という思い込みは、必要以上の介護を要求することにもつながります。 仕事内容を理解した上で、介護士によってスキルに差があることを理解し、無理な要求は、避けなければなりません。 困ったときは都度、確認する 介護ではさまざまな問題に直面するため、困ったときはその都度ケアマネジャーに確認することも大切です。 介護者は、排泄介助や食事介助、リハビリ方法など悩むことが多くあります。 しかし、現状の介助方法がすべて正しいとは限りません。 誤った介護方法は、要介護者にとって苦痛になるのです。 困ったときは、その都度ケアマネや介護士に確認し、必要であれば看護師やリハビリの担当者に協力を仰ぐことが大切です。 利用者とケアマネジャー、介護士とのコミュニケーションは大切 利用者とケアマネジャー、介護士のコミュニケーションは、介護を続けるためには大切です。 ここでは、利用者としてのコミュニケーション方法の取り方について紹介します。 特に現場をよく知る介護士は、介護者にとっては強い味方です。 お互いの立場をよく理解し、信頼関係を結ぶことが、より良い介護につながります。 口頭だけでなく、連絡ノートやITツールを活用する 伝えたい内容は、口頭だけでなく、連絡ノートに書き留めることが大切です。 口頭による伝え方は、多くの利用者を担当する介護士にとっては情報として残りにくいことも考えられます。 連絡ノートに必要な内容を書き留め、特に重要な内容については口頭でも伝えることが確実に意思疎通できる方法です。 また、ITツールを活用した連絡方法も有効な手段です。 LINEやメールなどのコミュニケーション方法でも記録が残り、確実に意思疎通が図れます。 なお、ITツールはスマートフォンやipadなどを活用し、ご高齢の方でも使いやすい大きな文字や簡素化した入力方法にしたり、体温やSPO2の指示などの数値は選択式にするなどの工夫をすれば、活用度が高まります。 介護士によって態度を変えない 介護士によって、利用者が態度を変えることは、良くありません。 利用者によっては、第一印象が良くない介護士とのコミュニケーションを避ける傾向にあります。 特に介護者は、すべての介護士と協調性を持たないと、介護は成り立ちません。 介護士は、介護者の良き相棒であると認識しておきましょう。 まとめ コミュニケーション能力は、ケアマネジャーや介護士に求められるスキルですが、利用者にも必要です。 意思疎通が少ない介護は、利用者と介護従事者との確執を生み、介護の質を左右します。 介護従事者だけにコミュニケーション能力を求めるだけでは、一法通行の介護になり、利用者が望む介護サービスから遠ざかります。 利用者は、ケアマネジャーや介護士の役割や仕事内容を知ることで仕事範囲外のサービスを求める行為を避けることが大切です。 最後までお読みいただきましてありがとうございます。
要支援2と要介護1の違いとは?サービスの内容や不服申し立ての方法もご紹介
親が今までは要介護1だったのに介護保険の更新の申請をした結果、要支援2になったのは何故なのだろうと思いませんか? 逆の場合もしかりです。 今回は要支援2と要介護1の違いについて、説明します。 要支援2と要介護1はどんなところが違うの? では、要支援2と要介護1の違いをみていきましょう。 要介護基準時間 要介護度を決める1つの目安として、「要介護基準時間」があります。 これは、「介護に要する時間(介護の手間)」をみているものです。 介護度 時間 非該当 25分未満 要支援1 25分以上32分未満 要支援2・要介護1 32分以上50分未満 要介護2 50分以上70分未満 要介護3 70分以上90分未満 要介護4 90分以上110分未満 要介護5 110分以上 これだけみると、要支援2と要介護1の差はありません。 では、要支援2と要介護1の違いは、なんでしょうか。 要支援2と要介護1の違いはどうやって判定される? 要支援2と要介護1の違いは、「理解力の低下」と「状態が不安定」かどうかです。 主治医から「あり」と判定されると、要介護1になる可能性が高いといわれているからです。 主治医からの意見は、要介護認定に大きく影響します。 主治医からの「理解力の低下あり」と「状態が不安定」だと判断されると、要介護1になる可能性が高いのです。 「状態が不安定」というのは、病気などで状態が不安定という意味です。 6ヶ月以内に状態が大きく変わる可能性があります。 ただし、一時的な状態の変化ではなく、病気の症状や治療によって変わる可能性があるかどうかでみられます。 要支援2はどんな人? 要支援2は、介護が必要な状態まではいきませんが、なにかしらの社会的支援が必要な状態です。 運動や生活習慣の見直しによって、支援が不要な状態になるという見込みがあるからです。 たとえば、以下のような人が該当します。 ・みだしなみや居室の掃除などの身の回りの世話に何らかの介助が必要(見守りや手助け)を必要とする。 ・立ち上がりや片足での立位保持などの複雑な動作に何らかの支えを必要とする。 ・歩行や両足での立位保持などの移動の動作に何らかの支えを必要とすることがある。 ・排泄や食事はほとんど自分ひとりでできる。 これに、「理解力の低下がある」が追加されると、要介護1と認定されることが多くなります。 今までできていた家事や金銭管理に、問題が出てきた状態です。 要支援2と要介護1の境界線 理解力の低下あり(or 状態が不安定) ⇒ 要介護1 理解力の低下なし(or 状態が安定している)⇒ 要支援2 もしくは、理解力の低下がみられても、何とか自分で生活できている場合は、要支援2と認定されることが多いです。 要支援2と要介護1のサービスを利用できる額 介護度に応じて、サービスを利用できる額が違います。 ここでは、在宅で受けられるサービスでの額の違いを紹介します。 要介護度 利用限度額 自己負担額(1割負担の場合) 要支援1 50,320円 5,032円 要支援2 105,310円 10,531円 要介護1 167,650円 16,765円 要介護2 197,050円 19,705円 要介護3 270,480円 27,048円 要介護4 309,380円 30,938円 要介護5 362,170円 36,217円 また、上記のサービス利用額とは別枠のサービスがあります。 要介護1~5 特定福祉用具販売 :1年度10万円まで 住宅改修費支給 :20万円まで 居宅療養管理指導 要支援1~2 特定介護予防福祉用具販売 :1年度10万円まで 介護予防住宅改修費支給 :20万円まで 介護予防居宅療養管理指導 こちらも、所得によってかわりますが、1〜3割の自己負担で利用できます。 利用できるサービスの違い(在宅サービス) 要支援と要介護では、利用できるサービスが異なります。 自宅で利用する (訪問サービス) サービスの種類 要介護 要支援 訪問介護 〇 ×(総合事業を利用) 訪問入浴介護 〇 〇 訪問リハビリテーション 〇 〇 訪問看護 〇 〇 居宅療養管理指導 〇 〇 通って利用する(通所サービス) サービスの種類 要介護 要支援 デイサービス (通所介護) 〇 ×(総合事業を利用) デイケア (通所リハビリテーション) 〇 〇 家での暮らしを支える (福祉用具) サービスの種類 要介護 要支援 福祉用具貸与 〇 〇 特定福祉用具販売 〇 〇 住宅改修費支給 〇 〇 家で過ごすのと近い暮らしをする サービスの種類 要介護 要支援 特定施設入居者生活介護 (有料老人ホームなど) 〇 〇 短期間施設に泊まる サービスの種類 要介護 要支援 短期入所生活介護 (ショートステイ) 〇 〇 短期入所療養介護 (医療型ショートステイ) 〇 〇 要支援2では、要介護1であれば利用できる「訪問介護」と「通所介護」が利用できません。 要支援の「訪問介護」と「通所介護」は、「総合事業」に移行したからです。 「総合事業」は、正式には「介護予防・日常生活支援総合事業」といいます。 安心して高齢者が暮らしを続けられるように地域全体で支える、介護予防の取り組みです。 要介護認定を受けていない人でも、利用できます。 国が提供するサービスの「訪問介護」と「通所介護」は廃止され 自治体が提供するサービスの4つにわかれています。 総合事業(自治体が提供するサービス) ・訪問型サービス ・通所型サービス ・生活支援サービス ・一般介護予防事業 「総合事業」は自治体が提供するため、それぞれの自治体によって、サービス内容や料金が異なります。 介護保険認定の結果に納得できない時 ・「今まで要介護1だったのに、更新したら要支援2になった」 ・「新規で申請して要介護1が出ると思ったのに、要支援2だった」 ・「更新で要介護1だったが、今はもっと元気なのに」 など、介護保険認定の結果に納得できない時がありませんか? こういった場合は、「不服申し立て」ができます。 では、どうやって「不服申し立て」をすることができるのか、紹介します。 介護保険審査会に申し立て 結果に不服を感じた時は、都道府県に設置されている「介護保険審査会」に申し立てを行うことができます。 方法は、口頭か文書で行うようになっています。 申し立てを申請できる期限は「認定結果の通知を受けた翌日から3ヶ月以内」と、決まっています。 期限を過ぎると、申し立てを受け付けてもらえません。 ちなみに、申し立てをしてから結果が出るまでに、少なくとも3ヶ月程度かかります。 まとめ ここまで、要支援2と要介護1の違いを紹介してきました。 ・要支援2も要介護も1も、要介護基準時間は「32分以上50分未満」。 ・要支援2と要介護1の違いは、「理解力の低下」と「状態が不安定」かどうか。 該当すれば、要介護1になることが多い。 ・要支援2は、介護が必要な状態ではないが、なにかしらの社会的支援が必要な状態。 ・介護度に応じて利用できる限度額は、要支援2では、105,310円。 要介護1では、167,650円。 ・要支援2の人は、「訪問介護」と「通所介護」は、利用できない。 自治体が提供する「総合事業」で受ける。 ・介護保険認定結果に納得できない時は、3ヶ月以内であれば、「介護保険審査会」に不服 申し立てができる。 結果が出るまでに、3ヶ月程度かかる。 要支援2と要介護1の違いを、お分かりいただけましたか? 料金の限度額や利用できるサービスが違ってきますので、頭の片隅に置いておくと良いです。 親に適切なサービスを受けさせることができるからです。 この記事を参考に、親に必要なサービスを受けてもらい、要介護状態を防いでもらえれば幸いです。
要介護者の転倒の危険性を防ごう!自宅でできる転倒予防や対策をご紹介!
”転倒”は どこで起こることが一番多いと思いますか? 実は屋外ではなく、屋内の方が転倒の危険性が高いと言われています。 特に高齢者の方は屋内の中でも自宅で過ごす時間がとても長く、そのため自宅での転倒予防が非常に大切です。 また転倒は転んだ瞬間の「痛い」ではなく、転倒後の怪我や気持ちの変化が懸念されます。 今回は転倒によって起こる事例と、転倒予防の方法についてお話します。 近年の転倒事故についてと介護との関係 厚労省の発表によると65歳以上の高齢者の転倒・転落・墜落の死亡事故は年々増加しており、令和2年では8,851件発生しています。 これは交通事故の約4倍となり、ただの転倒と思って甘く見ていると大変なことになります。 さらにこの内の1,678件は自宅で起こった事故であり、この数字に驚いた方も多いのではないでしょうか。 また消費者庁のデータによると65歳以上の転倒の半数は自宅内で起こっています。 介護が必要になってしまった原因といえば《病気》が想像されますが、「骨折・転倒」が介護の原因となった割合は「認知症」「脳卒中」「高齢による衰弱」ときて、4番目の13.0%とかなり高い数字です。 たとえ死亡事故に至らなかったとしても、転倒や転落は介護に直接結びつく原因となる恐れがあり、自宅で起こる可能性の高さを考えると、自宅での転倒を予防することは非常に大切だと言えます。 転倒の危険性について まず高齢者の転倒はなぜ起こってしまうのでしょうか。 理由は主に2つ挙げられます。 1つめの内的要因 内的要因とは加齢に伴う身体の変化のことです。 高齢になるにつれて筋力の低下、平衡感覚機能の低下、また視力の低下も考えられます。 場合によっては服用している薬の影響で、ふらつきやぼーっとしてしまう方もいらっしゃいます。 こういった内的要因の影響で、以前であれば起きなかった転倒につながる可能性がグンと上がります。 2つめの外的要因 外的要因とは自宅の中に必ず存在する段差です。 「家には大した段差はないから大丈夫」・・・と思っても安心できません。 数ミリの段差でも転倒のリスクがあり、その結果死に至る可能性があると言われています。 段差のほかにもスリッパ、カーペット、電化製品のコードなど、今まで気にしていなかったもの全てが転倒につながる恐れがあります。 それでは転倒してしまったらどうなるのでしょうか。 上記で死に至る可能性があるとお話しましたが、怪我をしてしまうだけでも十分なリスクがあるのが転倒の怖いところです。 若い方と比べて高齢者の方は転倒することで骨折のリスクが非常に高いといえます。 どの部分を骨折しても辛いですが、一番心配したいのは太ももに通っている骨である大腿骨の骨折です。 大腿骨は上半身を支えたり歩く上で非常に大切な骨で、骨折してしまった場合は多くの場合痛みで歩くことが難しくなります。 しばらくはベッド上で安静に過ごすこととなり、場合によってはその後寝たきりの生活につながってしまう可能性があるということです。 今まで認知症の心配もなく元気に過ごされていたとしても、大腿骨骨折で寝たきりの生活となりその後認知症が発症してしまう事例もあります。 転倒して特に怪我がなかったとしても、転倒した恐怖から歩くことが怖くなり、運動する機会が減る場合もあります。 その場合も同じように認知症のリスクや、運動機能の低下が心配されます。 だからこそ自宅での転倒予防は高齢者の方が自宅で過ごす上で見逃すことのできないポイントとなっています。 自宅でできる転倒予防 それでは転倒を意識した自宅での予防・対策をお伝えします。 身体機能低下を防ぐ運動 まずは少しでもいいので歩くことです。 日中テレビを観たりして、ずっと座って1日を過ごすなんてことしていませんか? 座って過ごすだけではなく、いつもより少し意識して立ったり座ったり、歩いて何かを取りに行ったり少しでも良いので動いてみましょう。 自宅で歩くにはスペースの問題で難しいこともあるかもしれませんが、その時は家の近くを軽く散歩することで運動機能の低下だけでなく、脳の活性化にもつながります。 もっと元気な方はラジオ体操をすることで上半身の筋力維持にもなります。 膝や脚の痛みで歩くことが難しい方は、ベッドの柵や椅子の背もたれを持ったりして足踏みを行うだけでも違いがあります。 無理のない範囲で自宅でのトレーニングを日常に取り入れましょう。 室内の段差解消を行いましょう 先ほど数ミリの段差でも転倒のリスクはあると伝えましたが、数ミリは難しくても数センチの段差の解消は簡単です。 段差解消をしたい箇所に室内用のスロープを置くだけで工事は必要ありません。 介護認定を受けており介護保険を使うことができる方は、1割〜3割負担でレンタル商品として使用できます。 もし介護認定を受けていなかったり購入したいという方も、高価でないため自宅に取り入れやすい段差解消アイテムです。 置き型や突っ張り型手すりを設置しましょう 自宅の中でもリビングや寝室は、起き上がり立ち上がりの動作が多く、これらは大きな動作のため転倒のリスクも高くなります。 ただ手すりというのは本来壁に取り付けるもので、取り付けることができるスペースというのは限られてしまいます。 そこで活躍するのが置き型の手すりと突っ張り型の手すりです。 この二つは置いたり突っ張ったりするだけで、手すりとしての機能を発揮します。 つまり場所を選ぶことなく、手すりの欲しい場所に設置することができる優れものです。 形やサイズも様々で、コの字型であったり、高さのあるものから低いものまでさまざまな種類があります。 蓄光テープが貼ってあることで、夜中トイレに行きたい時でも手すりを見失わないようになっているものもあります。 突っ張り型だと床から天井まで手すりがあるので、起き上がりの動作の際に活躍します。 介護保険を使用できる方はレンタル価格で利用できる福祉用具です。 しかしこれは介護保険を使用しない場合、高価な商品になることがデメリットです。 浴室に手すりを設置しましょう 先ほど紹介した置き型や突っ張り型の手すりは浴室に置くことは難しい場合が多いです。 上の画像のような浴槽の淵に取り付けるレンタルできる手すりもありますが、手すりの設置箇所は限られてしまいます。 その場合は住宅改修で手すりを取り付けることになります。 制限がありますが、介護保険はレンタルだけではなく住宅改修でも使用できます。 条件は以下の通りです。 ・原則1人1回まで ・本人が自宅に住んでいる ・介護保険による支給額は20万円まで(費用が20万円の場合自己負担額は2万円となり、18万円が介護保険からの支給となる) 最近はお風呂に手すりがついている家も増えてきましたが、高齢者の方の自宅は古い家も多くまだまだ浴室に手すりがついておらず、危険な場合があります。 住宅改修はお金がかかるため今まで検討できなかった方も、この介護保険の制度を使用することで少し前向きに住宅改修を考えられるのではないでしょうか。 転倒予防のための介護保険を使った福祉用具の取り入れ方 では、どのように福祉用具を取り入れるのか、その方法をご紹介します。 レンタルの場合 まずはケアマネージャーに相談しましょう。 自身の身体の状態を理解してくれているケアマネージャーであれば、安心してお願いすることができます。 その後数ある商品の中から自分に合ったものを選び、福祉用具業者に設置してもらいます。 自宅に届いたからといってそこで終了ではなく、不具合が起きる場合もあります。 何かあれば福祉用具業者に連絡し、メンテナンスを怠らず安全に使用しましょう。 住宅改修の場合 レンタルの時と同じように、まずはケアマネージャーに相談となります。 申請書類と見積書を保険者に提出する必要があり、適切な住宅改修かどうか認められた後に、施工開始することができます。 ただし厚生労働省より2018年から一社からの見積もりではなく、複数社から見積もりをとる”相見積もり”が通達されました。 その結果ケアマネージャーから利用者の方に相見積もりが必要であることが説明されます。 住宅改修する上で必須条件ではありませんが、複数社から見積もりをもらうことで自己負担額が減る可能性もあります。 ここもケアマネージャーに相談するポイントとして忘れないようにしましょう。 まとめ ・屋外ではなく屋内の方が転倒の危険性が高い。 ・転倒には内的要因と外的要因の2つがある。 ・転倒により大腿骨を骨折してしまった場合寝たきりの生活となる可能性もあり、転倒予防は非常に大切。 ・怪我をしなかった場合でも、転倒してしまった恐怖から歩くことにネガティブになりそのまま歩行困難となってしまう恐れがある。 ・自宅でできる転倒予防としてなによりもまず歩行や簡単な運動が大切。 ・少しの段差でも転倒につながるので、室内スロープを置いて段差解消を行う。 ・介護保険が使える方は置き型や突っ張り型手すりを設置し、転倒予防を行う。 ・置き型や突っ張り型手すりの設置が難しい浴室には、介護保険を使用し住宅改修を行って手すりを設置することを検討する。 ・いかなる手すりの設置にも、まずはケアマネージャーに相談する。 最後までお読みいただきましてありがとうございました。
医療ソーシャルワーカーとはどんな仕事をする人?役割や所属を解説!
医療ソーシャルワーカーって何をする人かご存知でしょうか? あまり病院にかかったことがない方にとっては、なじみの少ない方も多いかと思います。 今回は退院されるときに「あなたに逢えて良かった!」と感謝される仕事である医療ソーシャルワーカーについてご紹介していきます。 医療ソーシャルワーカーとは!? 医療ソーシャルワーカーとは、保健医療機関において社会福祉の立場から患者さんやその家族の方々の抱えている経済的・心理的・社会的問題の解決や調整を援助して、社会復帰の促進を図る業務を行う人のことを指します。 簡単に言いますと、病院やクリニック・診療所などにかかる患者さんや家族の入院中や退院後の問題を共に考え、解決する相談員です。 必須条件ではありませんが、多くの医療ソーシャルワーカーが社会福祉士という国家資格を所有して業務にあたっています。 この社会福祉士資格を所有して業務を担っている人のことをソーシャルワーカーと言います。 社会福祉士は高齢分野・児童分野・障害分野・低所得者分野など様々な分野で活躍しています。 医療ソーシャルワーカーは中でも医療分野で活躍している社会福祉士のことで、前述したように社会福祉の立場から患者さんやその家族の方が抱える問題を共に解決する専門職です。 医療ソーシャルワーカーが支援する際には個人感情や価値観・一般論などではなく、価値・原則、理論基準に基づいた実践を行い、時には国の諸制度を利用しつつ支援を行う専門職としての社会的役割を果たしています。 医療ソーシャルワーカーの6つの役割 日本医療ソーシャルワーカー協会は下記の6つを業務指針として掲げています。 ①社会復帰援助 ②退院援助 ③経済的問題の援助 ④地域活動 ⑤心理・社会的問題の援助 ⑥受診・受療援助 保健医療機関においての治療が終了したのち、社会復帰のため仕事や家屋の変更や調整が必要な場合や退院後の継続的な治療やリハビリ、生活様式などの調整を患者さんやその家族と主に考え、環境を変えていきます。 国の諸制度を利用する場合には 申請方法からその制度で何が出来るのか、デメリットは何なのかを説明します。 医療ソーシャルワーカーは介護保険・医療保険・障害福祉サービスなど諸制度の専門知識を兼ね備えていますので、「こんな制度は対象になるのかな?」「こういうことに困っているけど、何か制度はないのかな?」というときに相談をすると解決に導いてくれます。 それは生活面だけでなく、経済面でも同様です。 突然の病気・怪我で治療費が支払えない場合、病気・怪我が原因で退院後の金銭状況が不安な方に対しても、同じく国の諸制度を利用して支援を行います。 そのほかにも、こちらから相談を待つ姿勢だけではなく、保健医療機関が属する地域の方々に対しての健康維持や治療促進等のために医療ソーシャルワーカーが地域へ出向くこともあります。 患者さんやその家族だけでなく、地域の方々が安心して生活が送れるように、そして万が一の病気・怪我の場合でも安心して療養・退院後の生活が送れるよう様々な面から支援を行います。 具体例の紹介 医療ソーシャルワーカーの仕事内容を具体的に紹介します。 「70歳のAさんは独身で、頼れる家族はいません。現在は職場の寮に住んでいます。しかし病気が発覚し緊急手術が必要となり、入院しました。しかし、治療費を支払うことが出来ず、また病気のせいで仕事復帰が難しくなってしまったため退院後に寮に戻ることも出来なくなってしまいました。」 このような状況の場合、いろいろな支援方法がありますが一例として支援内容を解説します。 医療ソーシャルワーカーは、まず経済的問題の解決を図ります。 治療費を支払うことが困難であるため、Aさんの金銭収支を把握します。 そして条件に当てはまると判断すれば 生活保護の申請を勧めます。 そして、寮に戻れないということで新たな住宅を医療ソーシャルワーカーはAさんと共に探します。 もちろんAさんの身体状況や金銭状況に配慮した住宅を探しますが、多くの場合賃貸契約を結ぶためには保証人が必要となります。 Aさんには家族がいないので、医療ソーシャルワーカーは各自治体が認めている保証人不要の家屋を紹介する不動産会社を探して契約まで調整を続けます。 また、生活をするために必要な家具家電についても医療ソーシャルワーカーが患者さんと共に探し、購入や新居への搬入が出来るよう支援を行います。 そして仕事に関しては、主治医と相談し本人が可能である範囲の仕事を探す必要があれば、ハローワーク等と連携し新たな仕事を探す場合もあります。 このように医療ソーシャルワーカーは、患者さんと共に退院後の生活について共に考え、支援を行います。 その間に患者さんから治療の不安や、生活の不安を聞き出し、心理的なサポートも行います。 医療ソーシャルワーカーは病気のことは知らないの? ここまで、医療ソーシャルワーカーは社会福祉の立場から支援を行っていると説明してきました。 医療ソーシャルワーカーに医療面のことを尋ねても回答が得られないのかと聞かれると、答えはNOです。 患者さんの病名や既往歴、現在の病状についても把握していますし、それがどんな病気かについてもおおよそ説明することが出来ます。 しかし支援を行う中で、福祉よりも医療を重要視しなければならない場合もあります。 そのような患者さんには看護師資格を持った医療ソーシャルワーカーが担当することが多いです。 正確には医療ソーシャルワーカーではなく退院支援看護師と言いますが、例えば癌末期患者の支援に関しては医療面が大きく影響しますので、医療ソーシャルワーカー(社会福祉士)ではなく退院支援看護師のほうが良い支援を行える場合があります。 そのため、基本的には担当病棟制を取っている保健医療機関が多いですが、患者さんの病状や支援内容によって担当を変更する場合もあります。 医療ソーシャルワーカーの場合では支援をする上で医療知識は必要不可欠ですので、一般人レベル以上の知識はありますし、患者さん個人個人の病気や既往・病状についても把握しているので不安ごとは全て相談しても問題ありません。 医療ソーシャルワーカーが相談に乗るよりも、他の職種(医師や看護師、リハビリスタッフなど)が 相談に乗る方が適切であると判断した場合は、医療ソーシャルワーカーから他の職種へ申し伝え正しい説明が受けられるよう調整してくれます。 医療ソーシャルワーカーは保健医療機関のどこに所属しているの? 多くの場合、地域医療連携室や地域連携室あるいは患者サポートセンターなどの名前を掲げて保健医療機関に相談室を構えています。 小さなクリニック等では存在しないこともありますが、保健医療機関を受診した際に、医療ソーシャルワーカーに相談したい旨を伝えると対応してくれる場合がほとんどです。 まとめ いかがだったでしょうか。 医療ソーシャルワーカーという名前を初めて聞いたという方も多いでしょうが、保健医療機関において必要不可欠な存在です。 ・医療ソーシャルワーカーとは保健医療機関に勤める社会福祉士である。 ・治療を終えた後の生活を社会福祉の観点から支援をする専門職である。 ・保健医療機関のある地域に住む住民に対しても支援を行い、医療に繋げる。 ・支援を行うのは社会福祉士だけでなく、看護師の場合もある。 ・医療ソーシャルワーカーは地域医療連携室・地域連携室・患者サポートセンターに所属している。 最後までお読みいただきましてありがとうございました。
介護予防支援としてのデイサービスとは?サービス内容や利用する方法を解説!
介護予防支援としてのデイサービスとは具体的にどんな所なのでしょうか。 この記事では、介護予防のデイサービスの目的や利用する方法、対象者、種類や料金を紹介します。 介護予防としてのデイサービスとは? 介護予防のデイサービスとは、高齢者が集まり心身機能の回復または低下しないように訓練を日帰りで行う場所です。 高齢者が住み慣れた場所で生活できることを目的としています。 サービス内容は「生活機能の向上のための機能訓練」です。 生活機能とは人が暮らしていく上で必要な能力で、特に高齢者は自立した生活を送る為に欠かせません。 高齢者の生活機能は基本的日常生活動作と手段的日常生活動作と2つに分類されます。 基本的日常生活動作 【歩く】【食事】【着替え】【入浴】【整容】 手段的日常生活動作 【交通機関の利用】【電話対応】【買物】【家事】【服薬管理】 これらの機能の回復または維持をして在宅で自立した生活ができることを目的としています。 参考サイト:高齢者の生活機能|健康長寿ネット 介護予防のデイサービスを利用するには? 利用する方法は、住んでいる市町村窓口で介護保険申請をします。 以下が介護保険申請の流れです。 ①お住まいの市町村の窓口で介護保険認定申請 申請時に必要な物は「申請書」と「介護保険被保険証」になります。 介護保険被保険証とは、お住まいの市町村から65歳以上の方に発行される保険証です。 64歳から40歳以上の場合は「医療保険証」が必要です。 ②申請後は、認定調査が行われる 認定調査とは、市町村職員または市町村から委託を受けた職員が、自宅に来て現在の心身の状態や暮らしについて調査を行うことです。 ③市町村からの依頼でかかりつけ医が主治医意見書を作成 主治医意見書とは、かかりつけ医が病歴や治療した内容など身体に関することを記載したものです。 かかりつけ医がない場合は、市町村の医師または市町村が指定する医師に作成依頼ができます。 ④主治医意見書と認定調査を基に、コンピューターが判定を行う コンピューター判定のことを「一次判定」と言います。 目的は介護度の目安を出すことです。 ⑤それぞれの専門職が集まり「介護認定調査会」を行う 介護認定審査会とは、認定調査結果や主治医意見書により算出された一次判定をもとに、専門職が集まり審査を行うことです。 これを「二次判定」と言います。 専門職は、保健、医療、福祉の学識者で構成されています。 ここは審査の判定を行う場所なので、介護区分の決定をする権限はありません。 ⑥市町村が介護区分認定を決定・通知 市町村は介護認定結果を申請日から、原則30日以内に出さなければなりません。 そのため、介護認定が分かるまで1か月かかります。 サービスを受けたいと思っても、時間がかかってしまうので注意が必要です。 参考サイト:厚生労働省 サービス利用までの流れ|介護保険の解説 介護保険認定後は、以下のような区分に分けられます。 要支援1 基本的日常生活は自立しているが、手段的日常生活(公共交通機関の利用、電話対応、買物、家事、服薬管理)に介助が必要とする人 要支援2 要支援1の状態に加え、歩く状態が安定せず、介護が必要になる可能性がある人 要介護度1 基本的日常生活に介助が必要で、歩く状態が安定せず、加えて認知機能低下も見られる人 要介護度2 基本的日常生活と手段的日常生活のどちらとも介助が必要で、認知機能低下が見られる人。 要介護度3 自分で歩くことが出来ず、杖、歩行器、車いすを使用している人。 基本的日常生活と手段的日常生活の介助が必要な人。 要介護度4 思考力や判断能力が著しく低下している人。 日常生活の場で常に介助が必要な人。 要介護度5 寝たきり状態で会話も困難で常に介護が必要な人。 要介護度は数字が大きくなってくると、介護度が重くなるという判定になります。 参考サイト:介護保険の介護度とは|健康長寿ネット 【目安がわかる】要介護度とは?8段階の状態像と受けられる介護サービス|みんなの介護 介護予防のデイサービスを利用できる人は? 介護保険申請が非該当でも、事業対象者に該当すると介護予防のデイサービスは利用できます。 事業対象者とは、基本チェックリストに該当する方です。 基本チェックリストとは、25項目の質問に答えて身体状態をチェックできるツールになります。 ▼こちらが実際のチェックリストです。 厚生労働省 表4 基本チェックリスト 運動機能低下、低栄養状態、口腔機能の低下、閉じこもり、認知機能の低下、うつ病の可能性などが判断の基準になります。 基本チェックリストを実施できる場所は、地域包括支援センターや行政です。 地域包括支援センターとは、介護の相談窓口です。 専職員が集まり、住み慣れた地域で暮らしていけるようにサポートしています。 参考サイト:LIFULL介護【はじめての方へ】地域包括支援センターとは?その役割と賢い活用法 チェックリストは、介護保険申請に比べると面倒な手続きがなく5分〜10分で行えます。 参考サイト:基本チェックリストの概要 介護予防のデイサービスはどんな種類やサービスがあるのか 多様なサービスが受けられるように、デイサービスの種類は4つあります。 サービスの種類 サービスの内容 ①通所型介護 ・生活に関する支援 ・生活機能向上の為の機能訓練 ②通所型サービスA ・通所型介護より小さいデイサービス ・運動、レクレーション ③通所型サービスB ・利用者の自主的な通いの場 ・体操、運動 ④通所型サービスC ・3~6か月で生活機能向上を目指す ・運動や栄養改善のプログラムの実施 それぞれサービス内容に特徴があるので具体的に解説します。 ①通所型介護 入浴、排泄、食事、機能訓練、相談など日常生活に関する支援を受けられます。 一番の特徴は、在宅で暮らす上で必要な機能訓練サービスを行っていることです。 機能訓練とは、身体の維持と向上を目指す訓練です。 介護サービス提供者が利用者の身体状況に合わせて目標を設定しプランを作成します。 ②通所型サービスA 通所型サービスAでは、運動やレクリエーションが行われます。 レクリエーションとは、介護現場では娯楽や余暇ではなく心身の向上を目指すことが目的です。 レクリエーションの種類は、身体を使う、手先を使う、頭を使うなどがあります。 通所型介護と比べると小規模のデイサービスです。 ③通所型サービスB サービスの内容は、体操や運動で、利用者主体の通いの場となります。 サービスの提供がボランティアや町内会なので、職員もボランティア主体となります。 イメージとしては、いきいきサロンや町内会の集まりです。 ④通所型サービスC サービスの内容は、3〜6カ月の短期間で生活機能向上を目指します。 実施するプログラム内容は、運動機能や栄養改善などです。 提供が市町村の保健・医療の専門職になっています。 参考サイト:介護予防・日常生活支援総合事業 ガイドライン|厚生労働省 介護予防のデイサービス費用は? デイサービスの費用は市町村によって違います。 以下は2022年10月現在の熊本市の通所型サービスの利用料金です。 通所型介護 料金 要支援1 1,672円/月 要支援2 3,428円/月 基本料金に加え、必要に応じて加算がついてきます。 加算とは、サービスの提供体制や利用者の状況に応じて発生するお金のことです。 加算の内容は、運動器機能向上加算、栄養加算、口腔機能向上加算などがあります。 それぞれの加算は、必要なサービスであると判断された場合介護サービス提供者がプランを作成しサービス提供します。 参考サイト:【開業】介護報酬の構造、加算・減算とは? 通所型介護や通所型A.B.Cは、市町村事業になるので、詳しい金額は異なります。 上記金額は、目安になるのでお住まいの市町村にお問合せかホームページで確認をおすすめします。 【まとめ】 いかがでしたでしょうか。 介護予防のデイサービス利用についてお伝えしました。 ・介護予防のデイサービスは「生活機能の向上のための機能訓練を行う」場所である。 ・介護予防のデイサービスを利用するには、市町村で介護保険申請をする必要がある。 ・介護予防のデイサービスが利用できる対象者は要支援1.2と事業者対象者である。 ・事業対象者は、基本チェックリスト該当者である。 ・介護予防のデイサービスの種類は①通所型介護②通所型サービスA③通所型サービスB④通所型サービスCの4つである。 ・費用は市町村事業の為、金額が異なるので確認がおすすめである。 最後までお読みいただきありがとうございました。
介護保険で使用できる福祉用具とは?レンタルする方法や注意点などについてご紹介
要支援・要介護認定を受け、介護保険が利用できるようになったら、福祉用具を生活に取り入れることを検討してみましょう。 購入するとなると高額でも、介護保険を使って比較的安価でレンタルすることができる福祉用具も数多くあります。 今回は介護保険を使って福祉用具をレンタルする手順から、福祉用具の紹介、そして注意点までをご紹介します。 介護保険使用して福祉用具をレンタルする手順 介護保険を使って福祉用具をレンタルするには、要支援や要介護の認定を受けていることが必須条件です。 介護保険を使用した場合、福祉用具のレンタル料金は基本的に自己負担1割となります。 ただし所得に応じて、2割〜3割になることもありますので、自分は一体何割負担となるのかを、ケアマネージャーに事前に確認しておきましょう。 それでは、福祉用具をレンタルしたい場合、どのような手順で行うのかをご紹介します。 ①ケアマネージャーに相談しましょう。 福祉用具もその方にあったものを提供しなければなりません。 地域包括支援センターに相談する方法もありますが、普段からその方の身体の状態をよく理解してくれているケアマネージャーであれば安心です。 その後ケアマネージャーと共にケアプランを立てて、問題ないかを確認します。 ②福祉用具の選定 例えば車いすをレンタルするにしても、自分でも操作できる自走式かそうでないかを決めなければなりません。 このように福祉用具にはそれぞれ違いがあります。 その方の望む福祉用具と実際に使う福祉用具にギャップがないように確認します。 ③申し込みと契約の確認 使いたい福祉用具が決定したら、ケアマネージャーに連絡します。 その後、使用料金や契約内容に相違がないかを確認します。 ④いよいよレンタルの開始 福祉用具が手元に届きます。 組み立てが必要なものだったり、設置が必要なものは福祉用具貸与事業者にお願いします。 使用する上で確認したいことがあれば、この際に確認して下さい。 初めての福祉用具レンタルの場合、手順が分からず不安を感じる方もいるでしょう。 しかしケアマネージャーに不安点も相談すれば問題ありません。 実際使ってみて「思っていた福祉用具と違う」とならないように、自分の希望をしっかり伝えることを忘れずに、ケアマネージャーと一緒にケアプランをたてましょう。 介護保険を使用してレンタルされることの多い福祉用具 介護保険を使用して使える福祉用具にはかなり種類があります。 「こんなものまで!?」と驚くような福祉用具まであるかもしれません。 今回は在宅介護でよく使われるような福祉用具をご紹介します。 ①車いす 車いすは普段もよく目にしますし、レンタルされる福祉用具の中でもかなり上位です。 自走式と介助式があり、自走式は自分でも他人でも操作できるタイプ、介助式は他人しか操作できないタイプです。 また電動タイプのものもあります。 街で電動で車いすを操作している方を見かけたことがあるのではないでしょうか。 操作方法だけでなく、デザインや座り心地も多種多様で、好みが出る部分です。 座り心地に関しては長時間座っているとお尻や腰を痛めることもありますので、こだわりたい部分です。 ②歩行器・歩行車 こちらは比較的自立して歩くことのできる方が使用する福祉用具です。 歩行器はコマのついていない四つの脚がついているもの、歩行車はコマがついていてお買い物などの際によく使われる福祉用具です。 ここで注意したいのが歩行車は介護保険の対象ですが、シルバーカーは対象外であることです。 大きな違いはシルバーカーには座面がついていること、ハンドル部分が歩行車のようにコの字型ではなく真っすぐになっていることです。 レンタルする際はカタログを見て選んだりケアマネージャーと相談しながら決めますので、誤って対象外のシルバーカーを選んでしまうことは考えづらいですが、念のため注意しましょう。 ③手すり 手すりというと改修工事が必要だと思われがちですが、介護保険を使用すると置き型手すりや突っ張り型手すりをレンタルすることができます。 置いたり突っ張るだけで設置完了となり、設置できる場所に制限が少なく、居住スペースに取り入れやすいことが特徴です。 立ち上がったり起き上がったり室内では大きな動作が意外と多く、転倒リスクが高いと言われています。 形もバリエーション豊かなので、目的に合った手すりを選びましょう。 ④シャワーチェア 浴室用の福祉用具です。 普段私たちが入浴する際は小さな椅子を使用することが多いですが、高さが低いので高齢者の方では座ったり立ち上がったりすることが困難です。 シャワーチェアはリビングなどで使われる椅子と同じように、高さがあり肘置きもあるので動作しやすく、転倒のリスクが軽減されます。 また一人で入浴できず、誰かの介助を必要とする方も多くいらっしゃいます。 高さがあるため介助者も腰を痛めたりする心配も少なく、介助者にとっても取り入れたい福祉用具の一つです。 ⑤介護用ベッド 介護用ベッドも介護保険を使用してレンタルすることができます。 自動で背上げ機能で起き上がりのサポートをしたり、脚上げ機能でむくみ防止をサポートします。 気になるのがレンタルできる福祉用具の中で高価な点です。 しかし使用者の方だけでなく、介助者の負担軽減のためにも検討したい福祉用具です。 介護保険を使用できるレンタル福祉用具は今回ご紹介したものだけではありません。 ケアマネージャーや福祉用具専門相談員にアドバイスをもらいながら、目的にあった福祉用具を取り入れましょう。 介護保険を使用して福祉用具をレンタルする際の注意点 福祉用具をレンタルするときには、さまざまな注意点があります。 介護者に遭った福祉用具をレンタルするためにも、以下のことに気を付けるようにしましょう。 ①認定された介護度によってレンタルできる福祉用具に制限がある 介護度が低いとレンタルすることができない福祉用具があります。 車いす関連の福祉用具や老人徘徊感知機器は、要支援の方はレンタルすることができません。 要支援の方は自立度やADLが高いので必要ではないと判断されているためです。 ただし例外給付もあります。 例えばパーキンソン病を患っており、時間帯や日によって状態が大きく変わる場合です。 そうでなかったとしても上記の福祉用具が必要となれば、ひとまずはケアマネージャーの方に相談しましょう。 ②福祉用具によっては、購入は介護保険の適用外となる 介護保険を使用してレンタルすることはできても、購入する際は介護保険が適用できないものがあります。 今回紹介した中であれば、手すり、車いす、ベッド、歩行器・歩行車は使用できません。 シャワーチェアのみ適用内となります。 介護保険を使用して購入できる福祉用具は”特定福祉用具”と呼ばれており、その基準は直接肌が触れるかどうかとなっています。 長く利用するのであればレンタルではなく、購入した方がお得と感じる方もいらっしゃいますが、特定福祉用具以外を購入する際は自費負担となります。 慎重に検討しましょう。 ③定期的なメンテナンスが必要 福祉用具を使用する上で最も大切なことです。 日々使っていると、ネジがゆるんだり高さが合わなくなったり、不具合が出てきます。 不具合で事故が発生することもあります。 レンタルを開始して終わりではなく、不具合がないかどうか日ごろから意識して、万が一不具合があった場合はすぐに福祉用具専門相談員に連絡しましょう。 まとめ いかがでしたか? 福祉用具を取り入れることで、生活の質が上がりご本人にとっても、介助者にとっても負担が軽減されることとなります。 ・レンタル料金は原則1割負担。収入によっては2割〜3割となることもある。 ・介護保険を使用して福祉用具を使いたいと思ったら、まずは自身の身体のことをよく理解してくれているケアマネージャーに相談する。 ・どの福祉用具にも様々なバリエーションがあるため、ケアマネージャーや福祉用具専門相談員のアドバイスを受けながら選ぶ。 ・介護度によって介護保険適用内でレンタルできない福祉用具がある。 ・特定福祉用具以外は購入する際に介護保険は使用できない。 ・日々福祉用具を使用する中で不具合がないかどうかチェックし、定期的なメンテナンスを行う。 最後までお読みいただき、ありがとうございました。
【ケアマネ必読!】福祉用具を取り入れるポイントは?取り入れる流れについてもご紹介
福祉用具は需要の高い、介護保険のサービスの1つです。 福祉用具には様々なものがあるため、選定も悩みどころです。 今回はケアマネが福祉用具を取り入れるポイントや流れを紹介します。 福祉用具とは? 福祉用具は、要介護認定を受けた人などが生活の幅を広げることができる用具です。 福祉用具を使用することで、自立した毎日を送る手助けになるからです。 福祉用具は、本人だけでなく家族の介護量を減らすこともできます。 たとえば、ベッドから起き上がれない人の生活圏はベッドで、限られています。 そこで、ベッドのそばに手すりを置いてみると、手すりにつかまって1人で起き上がることができ、生活圏が広がります。 動作ができるようになるだけでなく、「自分1人でできた!」という、自信も出てくるのです。 家族も起きるための手伝いをしなくて良くなり、介護量が減ります。 このように、福祉用具は介護認定を受けた人だけでなく、家族の生活も良くする用具なのです。 ですが、種類も多く、どれを導入すればよいかわかりにくいですよね。 福祉用具を取り入れる時はポイントがありますので、紹介していきます。 福祉用具にはどんな品目がある? 福祉用具は、大きくわけて2種類あります。 レンタルの「福祉用具貸与」と、購入の「特定福祉用具販売」です。 福祉用具は基本的には「貸与」が原則となっていますが、外れるものもあります。 それが、入浴や排泄時に使用する「特定福祉用具販売」です。 衛生面の観点からみても、他者が再利用するには心理的に抵抗感があるものになるからです。 たとえば、ポータブルトイレ、シャワーチェアなどがあります。 ポータブルトイレやシャワーチェアなどは、直接肌が触れたり摩耗します。 このため、「福祉用具貸与」ではなく、「特定福祉用具販売」で対応します。 福祉用具貸与(13品目) 以下の福祉用具はレンタルすることができます。 車いす 車いす付属品 特殊寝台 特殊寝台付属品 床ずれ防止用具 体位変換器 移動用リフト(つり具の部分を除く) 認知症老人徘徊感知機器 自動排泄処理装置 手すり スロープ 歩行器 歩行補助杖 原則として、要支援1・2、要介護1の人は「手すり」「スロープ」「歩行器」「歩行補助杖」以外は利用できません。 また、要支援1・2、要介護1・2・3の人は「自動排泄処理装置」は利用できません。 これらの用具を利用する状態が想定しづらいからです。 利用料金は、所得によって異なりますが、費用の1〜3割です。 介護度に応じた支給限度額が決まっているため、その額の中で必要に応じて貸与します。 特定福祉用具販売(6品目) 購入する福祉用具は以下の6品です。 腰掛便座 自動排泄処理装置の交換可能部品 排泄予測支援機器 簡易浴槽 移動用リフトのつり具の部分 入浴補助具 特定福祉用具販売は、1年間で購入できる金額は10万円までと決まっています。 そのうちの自己負担分は、所得によりことなりますが、1~3万円です。 1度全額負担支払う必要があり、手続き後に自己負担分以外が返ってきます。 10万円を超えると、超えた分は自己負担になりますので、注意してください。 福祉用具を取り入れるポイントは? 福祉用具を取り入れるポイントは、「福祉用具を使って、利用者の生活の質が上がっているか」です。 福祉用具は、「日常生活の便宜を図ったり機能訓練のための用具で介護保険の給付対象」とされているからです。 福祉用具を取り入れることで、状態が悪くなったり、過ごしにくくなってしまっては、意味がありません。 例えば、歩行が不安定になったからといって、杖を取り入れるのが一概に正しいとはいえません。 認知面の低下が強い利用者に杖を取り入れても、正しく使用するのは難しくなります。 杖を自分の足に引っかけるなど、かえって転倒リスクが高まってしまうのです。 転倒すると痛みが出たり、場合によっては骨折してしまい、生活の質が低下してしまいます。 福祉用具が利用者の生活のさまたげになっていないか、質が上がっているか必ず確認してください。 また、現在の利用者の状態に合っているかをチェックするのも大切です。 例えば、現在は車いすを自走できるのに、先を見据えて介助式の車いすを選んだとします。 これは利用者のできる力を奪ってしまうため、間違った選択です。 自立どころか、介護が必要な状態になってしまいます。 逆もしかりで、現在の能力では扱うのが難しい福祉用具を選択するのは避けましょう。 このため、状態に合わせて福祉用具を選ぶことが大切なのです。 細かく利用者の状態を評価して、必要な福祉用具を検討する必要があります。 また、福祉用具は、以下の点をおさえると、取り入れやすくなります。 利用者や家族のニーズを確認する。 利用者のアセスメント(課題を分析して、要望をくみ取ること)をしっかり行う。 可能な場合は即決せずに、福祉用具を試用する。 (できれば、特定福祉用具は実物をみる) 本人にも介護者にも使いやすいものを選ぶ。 リハビリ職や福祉用具事業所の職員から助言をもらう。 また、継続して長く使うものは「特定福祉用具販売」を、体の状態に合わせて定期的に交換の検討が必要なものは「福祉用具貸与」がおすすめです。 福祉用具購入は費用面で負担が大きくなったり、返却ができないため状態が変わった時に使い道がなく、困ることがあります。 大きいものやメンテナンスが必要なものは、「福祉用具貸与」がおすすめです。 場所をとるような大きなものだと、必要なくなった時に撤去するのに大変です。 メンテナンスは定期的に行う必要がありますし、専門的な知識や道具が必要なことがあります。 福祉用具を利用するには? 福祉用具を利用するためには、手続きを行う必要があります。 手続きなどの流れを守らなければ、福祉用具を利用できないからです。 福祉用具を利用するためには、「ケアプラン」などの計画書が必要になります。 福祉用具を利用するための手続きの流れを紹介します。 ① 利用者がケアマネに「福祉用具利用希望」を申し出る。 ② ケアマネが「ケアプラン」を作成、利用者に同意を得る。 ③ ケアマネが福祉用具事業所に依頼する。 ④ 福祉用具事業所は「福祉用具サービス計画書」を作成し、利用者に同意を得る。 ⑤ 福祉用具事業所は「福祉用具」を選定。利用者と契約後、サービス開始。 ⑥ 福祉用具事業所はモニタリングを行い、ケアマネに報告する。 まとめ ここまで、福祉用具を取り入れるポイントや流れについて、紹介してきました。 福祉用具には、「福祉用具貸与」と「特定福祉用具販売」がある。 「福祉用具貸与」には13品目あり、要介護認定を受けた人すべてが使えるわけではない。 「特定福祉用具販売」は6品目あり、1年間で購入できるのは10万円まで。 福祉用具を取り入れるポイントは、「利用者の生活の質が上がっているか」をみること。 現在の状態に合った福祉用具を取り入れる。 利用者や家族のニーズを把握し、アセスメントを行い、状態を把握する。 可能な場合は、福祉用具を日常生活で試用させてもらう。 使いやすい福祉用具を選ぶ。 プロの職種からアドバイスをもらう。 福祉用具を利用するためには、ケアプランなど計画書が必要。 ぜひ、福祉用具を取り入れるポイントを押さえましょう。 ぴったりな福祉用具を利用者や家族に、自信を持ってすすめられるからです。 利用者に合った福祉用具を選べば、利用者のできることが増え、自立を促すことができます。 福祉用具を取り入れるポイントを必ず押さえて、ぴったりな福祉用具を選びましょう。 最後までご覧いただき、ありがとうございました。
グループホームの費用の平均は?費用を払えない方必見!助成制度を紹介!
グループホームは認知症の方が共同で生活される介護施設です。 施設入所を検討しているけど、実際費用はどのくらいなのか?払えなくなったときにどうすればよいか、などお悩みの方は多いのではないでしょうか。 今回はサービス内容や費用、万が一費用を支払えなくなった時の対処法などについてご紹介します。 グループホームとは グループホームは、認知症の高齢者が対象の介護施設です。 1ユニット5〜9名のご利用者様が、自分でできる家事などを分担して行いながら、専門のスタッフと一緒に共同生活をしています。 認知症の方は、徘徊や帰宅願望・被害妄想・物の収集癖の症状が強い場合、特別養護老人ホームやショートステイなど介護施設の集団生活が難しいケースもあります。 グループホームは、環境変化に合わない認知症の方でも少人数で慣れやすい生活環境で生活することができます。 また、少人数であることからスタッフの見守りが他のサービスに比べてしやすいこともメリットです。 そもそもグループホームはどのような方が入居することができるのでしょうか。 グループホームの入居条件 ①65歳以上の高齢者で「要支援2~要介護5」の認定を受けている方 ②65歳未満の若年性認知症、初老期認知症と診断された、「要支援2~要介護5」の認定 を受けている方 ③医師により認知症の診断を受けた方 ④施設と同じ市区町村に住民票がある方 ⑤その他、集団生活に支障のない方(感染症にかかっていない、共同生活に適応できる など、施設によって設定) 要支援2以上の方と認知症と医師から診断を受けていることが重要になります。 グルームホームの費用は? グループホームの費用についてご紹介します。 施設によって、費用は異なりますが以下の2つがあります。 ・「入居一時金または保証金」・・・入居する際に支払う費用。 ・「月額費用」・・・介護保険の負担や食費など生活に掛かる費用。 入居一時金または保証金 入居一時金または保証金の費用は施設によって異なります。0〜数十万円、高い施設だと100万円単位の費用が必要になります。 入居一時金または保証金は、グループホームを利用する権利をもらうのに必要な費用になります。具体的な金額は国に定められた基準がないことから、全ての施設で一定ではありません。 賃貸住宅の敷金として考えていただくとわかりやすいです。ただ、敷金と同じで退去する際に返金されますが、修繕費や清掃費で差し引かれたり、入居期間によって償却されるため、満額返金されるわけではないので注意してください。 償却率につきましても、施設によって異なりますので確認が必要になります。 月額費用 月額費用につきましては、平均的に15万円前後となります。 費用の内訳につきましてご紹介します。 ・介護保険の自己負担分 ・居住費 ・管理費 ・食費 ・水道光熱費 ・その他必要時に掛かった費用 グループホームの介護保険の自己負担分費用について グループホームでは、5〜9人までのご利用者様を1つのユニットで生活することが決められています。また1施設2ユニットまでと定められているため、施設のユニット数によって介護保険の自己負担分が異なります。併せて所得によって介護保険の負担割合が違う点と地域によって多少の負担額が異なります。 1ユニットのグループホーム 介護保険の自己負担分 要介護度 1割負担 2割負担 3割負担 要支援2 22,800円 45,600円 68,400円 要介護1 22,920円 45,840円 68,760円 要介護2 24,000円 48,000円 72,000円 要介護3 24,690円 49,380円 74,070円 要介護4 25,200円 50,400円 75,600円 要介護5 25,740円 51,480円 77,220円 2ユニットのグループホーム 介護保険の自己負担分 要介護度 1割負担 2割負担 3割負担 要支援2 22,440円 44,880円 67,320円 要介護1 22,560円 45,120円 67,680円 要介護2 23,610円 47,220円 70,830円 要介護3 24,330円 48,660円 72,990円 要介護4 24,810円 49,620円 74,430円 要介護5 25,320円 50,640円 75,960円 サービス加算 上記の介護保険の自己負担分と併せて、別途で加算も必要時に掛かります。 サービス加算とはサービス提供の時間帯や緊急性、スタッフの体制強化や保有している資格などに応じて追加で事業所が受け取ることができます。 グループホームの主な加算をご紹介します。 1日あたりの自己負担額 30日あたりの自己負担額 初期加算 30円 900円 夜間支援体制加算(1ユニット) 50円 1,500円 夜間支援体制加算(2ユニット) 25円 750円 医療連携体制加算(Ⅰ) 39円 1,170円 医療連携体制加算(Ⅱ) 49円 1,470円 医療連携体制加算(Ⅲ) 59円 1,770円 認知症専門ケア加算(Ⅰ) 3円 90円 認知症専門ケア加算(Ⅱ) 4円 120円 看取り介護加算(死亡日) 1,280円 看取り介護加算(死亡日前日および前々日) 680円 看取り介護加算(死亡日以前4日以上30日以下) 144円 初期加算 施設で慣れるためには様々な支援が必要なことから、初期費用として加算されます。 入所から30日を限度に適用されます。 また入所中に1ヶ月以上入院して退院された後、再度グループホームに入所した場合も適用されます。 夜間支援体制加算 グループホームか1ユニットか2ユニットによって費用が異なります。 夜間帯のスタッフの人数が基準より多く配置されている場合に加算されます。 夜間帯は、見守り対応はもちろんのこと緊急時の対応など、日中とは少ない人員体制で業務をしています。スタッフの配置が手厚ければ、転倒や急変時の際も未然に防いだり、早急に対応することができます。スタッフの体制が充実していると安心です。 医療連携体制加算 24時間対応可能な医療機関、訪問看護との連携や看護スタッフの配置など、看護や医療体制が整ったグループホームが加算の適用となります。 認知症専門ケア加算 認知症介護指導者研修を受けた介護スタッフの配置や認知症ケアに関する指導や研修などを行っているグループホームが加算の適用となります。 看取り介護加算 グループホームで看取りを希望されている際、必要時に加算されます。 ただ、終身で利用できるグループホームか事前に確認することが必要です。 看取り介護加算が適用されるのは、医療機関や訪問看護との24時間の連携と介護職員が看取りの研修等を行っていることが条件となります。 施設によって、職員の体制や医療機関の連携などによって加算内容は変わりますので確認が必要です。 グループホームの実費分の費用について 介護保険の自己負担分以外にも居住費等の費用が掛かります。 居住費 居住費は、お部屋の広さ、施設の設備、生活される地域によって費用は異なります。 居住費の目安は、約5〜7万円ほどです。 管理費 施設の維持や管理に必要な費用になります。 管理費の目安は、約1〜2万円ほどです。 食費 施設で提供される食事代になります。 食費の目安は、約5万円ほどです。 水道光熱費 施設で使用する水道代や電気・ガス代になります。 水道光熱費の目安は、約1万円ほどです。 その他必要時に掛かった費用とは? 理美容代やおむつ代など必要時の費用になります。 グループホームの費用が払えないときはどうすればよい? グループホームの費用が払えなくなったときは、まず施設のスタッフやケアマネージャーに相談をしましょう。 相談もせずに支払いを放置してはいけません。 それは施設からの信用を一気に無くす行動です。 施設側と話すことで様々な提案や制度を教えてもらえますし、他の低額の施設に移ることができることもあります。 また、グループホームの費用が払えないから、と言って、すぐに退去になることもありません。 分割で支払うことや猶予をもらうことも可能です。 グループホームの費用が払えないときに利用できる制度 グループホームに入所しても、費用が払えないのではと心配されるご家族様もみえます。 できれば在宅で介護を続けたいけど、認知症高齢者の介護は認知症状が大きいほど体力的にも精神的にもご家族様の負担が大きいです。 費用面でも安心できる助成制度をご紹介します。 ①高額介護サービス費 高額介護サービス費とは、1ヶ月の介護保険の自己負担分が限度額を越えた場合、越えた分の金額が戻ってきます。 ただし、高額介護サービス費は介護保険適用にかかるサービス費用のみです。居住費や水道光熱費などの実費分につきましては対象外になりますので注意してください。 高額介護サービス費の基準についてご紹介します。 区分 対象者 月額の自己負担上限 第4段階 課税所得690万円(年収約1,160万円)以上 14万100円(世帯) 課税所得380万円(年収約770万円)~課税所得690万円(年収約1,160万円)未満 9万3,000円(世帯) 市町村民課税~課税所得380万円(年収約770万円)未満 4万4,400円(世帯) 第3段階 全員が市町村民税非課税の世帯(第1段階・第2段階に該当しない方) 2万4,600円(世帯) 第2段階 全員が市町村民税非課税の世帯、かつ前年の公的年金等収入金額+その他の合計所得金額の合計が80万円以下の方等 2万4,600円(世帯) 1万5,000円(個人) 第1段階 生活保護を受給している方等 1万5,000円(個人) 対象となる方は、自治体から通知がきます。通知の内容を確認して申請することによって手続きができます。 高額介護サービス費は毎回申請する必要はありません。一度申請をすれば次回以降、自動的に払い戻しがされます。 ②家賃助成制度 家賃の助成制度とは、低所得世帯や生活保護受給者の方を対象としています。 家賃の月額1万円を上限とした家賃補助を受けられます。 対象は、グループホームの家賃のみです。 自治体ごとに必要な書類があります。申請方法は、お近くの自治体の窓口にお問合せください。 ③自治体ごとの助成 自治体によっては独自で助成制度があるところもあります。 家賃、食費、光熱費などの補助金を給付する制度もあるので、お近くの自治体の窓口にお問合せすることがおすすめです。 まとめ いかがでしたでしょうか、グループホームの内容、費用等についてご紹介させていただきました。 ・グループホームは、認知症の高齢者が対象の介護施設である。 ・グループホームの入所条件は、要支援2以上の方と認知症と医師から診断を受けている ことが重要である。 ・グループホームに入所するには、入居一時金または保証金が必要な施設もある。 ・毎月、介護保険の自己負担分と実費分が必要となる。 ・月額費用は、施設にもよるが毎月15万円ほどの費用が必要である。 ・グループホームに入所するにあたって、条件によるが助成制度を受けることができる。 最後まで読んでいただきありがとうございます。
デイサービスってどんなところ?役割やサービス内容について解説!
デイサービスは介護保険で利用できる施設です。「通所介護」とも言われ、事業所に通ってサービスを受けることができます。ここでは、デイサービスはどのような人が利用できるのか、役割、サービス内容について解説します。 デイサービスとは デイサービスは、利用者が可能な限り自宅で自立した生活を送ることができるように、日常介護や機能訓練などを受けることができる日帰りのサービスです。 心身機能の維持や家族の介護負担の軽減としての側面もあります。 集団でサービス提供されるため、利用者同士の交流もあり、引きこもりや孤独感の解消にもつながります。 デイサービスはどのような人が利用できるのか? 介護保険の要支援・要介護認定を受けている人なら利用が可能です。 残念ながら65歳以上のお年寄りであっても「足や腰が弱ってきた」「話し相手が欲しい」だけでは、利用することができません。 デイサービスは介護保険サービスで言われる「通所介護」になります。 介護保険の要介護認定を受ける必要があります。 要介護認定は、居住している市町村の介護保険窓口で相談が可能です。 認定結果がわかるまでに数週間かかるため、介護保険を利用したい場合は、早めに相談することをお勧めします。 厚生労働省の「2019年介護サービス施設・事業所調査の概況」によると、デイサービスは全国に24,035事業所あると発表されています。 事業所によっては要支援の認定を受けた人を対象にしている介護予防事業のサービスを提供していないところがあります。 要支援の場合は、介護予防事業を行っているのか確認が必要です。 デイサービスは介護保険で利用できる施設です。 「通所介護」とも言われ、事業所に通ってサービスを受けることができます。 ここでは、デイサービスはどのような人が利用できるのか、役割、サービス内容について解説します。 デイサービスのサービス内容 デイサービスは、「送迎」「食事」「入浴」「機能訓練」「レクリエーション」が主なサービス内容になります。 ・送迎 自宅から事業所まで車での送迎があります。 利用される人によって歩行が難しく、車イスでの移動が必要な人、足があがらず、跨ぐことができない人などさまざまです。 送迎の車は、普通の自動車以外に車イスのまま乗ることができるリフト付車両を利用するなど、事業所によって利用に合わせた送迎を行っています。 ・食事 短時間利用のデイサービスでは提供されないことが多いですが、1日利用する場合、食事の提供があります。 食事を楽しみにしている人は多いです。 普通食以外に利用される人の飲み込みの状態に合わせて、刻み食やミキサー食の提供、介助が必要な方への食事介助など、個別対応が可能です。 ・入浴 利用される人の身体機能に合わせた入浴支援が行われています。 事業所によって浴槽はさまざまです。自宅のような個人浴槽のところ、大浴場、また座ったまま入れるような機械を利用した浴槽があるなど、事業所ごとの特徴があります。 入浴介助は自宅では困難な方も多いです。 浴槽の設備は、事業所を選ぶポイントになります。 どのような入浴方法があるのか設備を確認し、希望に沿った事業所を選ぶことが大切です。 ・機能訓練 機能訓練指導員により提供される生活の中での機能訓練です。 集団の体操に参加する、起居動作の練習など事業所によって取り組みは異なります。 利用される人にとって必要な生活リハビリを行い、機能維持や獲得を目指しています。 ・レクリエーション 個人や集団などいろいろな組み合わせで余暇活動として提供されています。 レクリエーションは、楽しみを通じて認知や身体機能の維持、他の人との関わりなどが目的です。 作品作り、カラオケ、風船バレーなど行われています。 また男性利用者が多い事業所では、マージャンやパチンコ、女性利用者が多い事業所ではメイク教室といったユニークな取り組みをしているところもあります。 デイサービスで働く職種 複数の職種が働き、デイサービスでの介護を支えています。 ・管理者 事業所を管理する者になります。 介護職員など他の職種と兼務することが可能です。 事業所全体の運営を担っています。 ・生活相談員 生活相談員は事業所の最初の窓口となり、サービス内容の説明や手続き、契約などを行います。 利用される人や家族の相談に対応する、介護支援専門員との連絡調整などが主な役割です。 ・介護職員 利用される人の入浴、排せつ、食事など日常介助が主な仕事内容になります。 日常の介護以外に、レクリエーションの企画、機能訓練の補助、送迎業務なども行っています。 ・看護職員 利用される人の健康管理を行っています。 事業所の規模によっても異なりますが、基本は1人以上の配置があります。 日々は介護職員と一緒に日常介助を行う他、健康管理や内服管理以外に、医療処置や健康相談なども行っています。 事業所によって異なりますが、介護職員と同様に、送迎業務に入ることもあります。 ・機能訓練指導員 機能訓練指導員は、誰でもできるわけではなく、看護師、准看護師、理学療法士、作業療法士、言語聴覚士、あん摩マッサージ指圧師など資格が必要になります。 リハビリ計画書の作成、実施、リハビリに関する指導や自宅環境の相談、助言なども行っています。 デイサービスの役割 デイサービスで求められる役割は以下のことがあげられます。 ・入浴、排泄、食事など日常生活における介助 日常介護の提供です。 介護の状態によって自分の身のまわりことに介護が必要な人が大勢います。 要支援・要介護認定を受けている人は大なり小なり介助が必要です。 特に入浴は自宅で大変な介助となっています。 歩行が難しい人の場合、自宅の浴槽につかることは容易ではありません。 デイサービスでは、事業所によって専用の車イスや浴槽などがあり、安心して入浴することが可能です。 その人にとって必要な日常介助の提供をしています。 ・生活の中での機能訓練 利用される人の身体状況や精神状況によって内容は異なりますが、自立を支援するための生活機能訓練が行われています。 機能訓練の計画に沿って、体操や個別の歩行練習、器具を利用した体力づくりなど提供されています。 ・社会参加 利用される人の中には自分では外出できない人も多いです。 デイサービスに参加することで自宅にこもりきりにならずに過ごすことができます。 またデイサービス内でレクリエーションなどを通じて他者と関わりを持つことが可能です。 デイサービスを利用は社会参加のきっかけになります。 ・介護者の介護負担軽減 利用者がデイサービスを利用することによって介護をしている家族が休息を取ることができます。 毎日の介護は家族であっても負担が大きい仕事です。 介護者も自由な時間を持つことで、心身ともにリフレッシュできます。 また自宅では負担の大きい入浴などの支援が受けられ、負担軽減につながります。 デイサービスとデイケアの違い [caption id="attachment_2017" align="alignnone" width="512"] Asian caregiver and a senior woman at the room[/caption] 介護保険では、デイサービスは「通所介護」、デイケアは「通所リハビリテーション」と言われています。 デイサービスの目的は、「利用される人が自宅で自立した生活が送れるように支援」です。 一方、デイケアの目的は、「身体機能の回復や維持、機能の向上、認知機能の改善」です。 そのため、デイサービスは介護を主にサービスを提供しているのに対して、デイケアは、リハビリテーションを主にサービス提供を行っています。 デイサービスでは機能訓練指導員としているのに対して、デイケアではリハビリ専門職の配置が必須となっています。 最近では、機能訓練のニーズが高まり、デイサービスもリハビリに特化したものが増えてきました。 しかし、医療職員の配置はデイケアのほうが多いです。 利用するにあたって何がやりたいか、ご家族の希望などに沿ってデイサービス、デイケアを選ぶ必要があります。 まとめ ・デイサービスは介護保険で利用できる通いの施設である・利用するにあたっては介護保険の要支援、要介護認定を受ける必要がある・デイサービスでは日常介護を受けることができる・自分に合った機能訓練を行うことが可能である・デイサービスへ通うことによって社会参加に繋がる・介護者の介護負担の軽減も担っている・デイサービス利用にあたってメリットとデメリットがある・デイサービスの役割や特徴を知り、利用するのがおすすめ 最後までお読みいただきありがとうございます。
デイサービスの利用条件とは?介護保険申請の流れやサービス内容についてご紹介
道を歩いていると、デイサービスの名前がプリントされている車を見ることはありませんか? 自分の親が介護保険サービスを使うことになった時、「デイサービス」を検討することが多いです。 では、デイサービスとはどのような施設なのでしょうか?今回はデイサービスの利用条件やサービス内容、料金についてお伝えします。 デイサービスとは? デイサービスとは日帰りの介護保険サービスです。 朝、送迎車がお迎えに来て施設で過ごし、帰りは送迎車で送ってもらえます。 デイサービスには1日過ごすものと半日過ごすものがあり、1日型は5時間~9時間、半日型は3時間~5時間が一般的です。 デイサービスを利用することで、利用者の方の健康を保つことや、日常の介護をするご家族の身体的、精神的な負担を軽減させることができます。 デイサービスにはリハビリ特化型、認知症対応型、趣味特化型などさまざまな種類があるので、利用者の希望にあったところを選ぶようにしましょう。 デイサービスの利用条件 利用条件は要介護1〜5までの方が利用できるため、事前に介護認定が必要になります。 また、デイサービスは医療行為が原則的に行えないため、医療行為の必要がない人しかりようができません。 また、送迎バスの利用があるため、施設の送迎範囲内に自宅があることが必要です。 介護保険サービスを利用するには 介護保険サービスを利用するには、まず介護認定を受けることが必要です。 介護認定を受けるためには、市区町村役場へ行き介護保険の申請をします。 介護認定は、介護サービスを行う必要はあるのか?1次判定と2次判定の2段階にて判断をします。 1次判定は、職員が自宅を訪問して高齢者の方と家族との聞き取り調査を行います。 主治医の意見書がありましたら一緒に提出します。 後日客観的かつ公平な判定を行うため、コンピューターにて判定を行います。 2次判定は、保健医療福祉の学識経験者5名ほどで判定を行います。 申請してから1ヶ月ほどで認定結果がでます。介護認定された際は、介護保険証が届きます。 ケアマネージャーの決定 デイサービスを利用するためには、ケアマネジャーが専属の担当になってもらうことがおすすめです。 ケアマネジャーを探すには市町村の介護保険課、地域包括支援センターにて相談すると居宅介護支援事業所の紹介をしてくれます。 ケアマネジャーが決まりましたら、ケアマネジャーの紹介を基にデイサービスを決めていきます。 他者との交流を目的にするのか、リハビリを重視するのか、また必要時に夜間帯もお願いできる事業所にするのか、目的に合わせてデイサービスを検討します。 デイサービスのサービス内容 デイサービスのサービス内容は主に、食事、入浴、リハビリが中心となります。 サービス内容はどのような目的があるのかご紹介します。 食事 栄養バランスのある食事を摂ることによって、健康を保持します。 特に独居生活の高齢者の方にとっては在宅ではバランスのある食事を摂れていないことや、食欲不振で栄養がしっかり摂れていないこともあります。 また食事を食べている様子を看護職員や介護職員が観察することによって、嚥下機能の状態を把握することができます。 嚥下機能が低下すると、むせ込みやすくなります。 食物が喉をうまく通らないことで 窒息や誤嚥性肺炎を起こす危険があるので注意が必要です。 食事を摂って栄養バランスを維持するだけではなく、嚥下機能の状態も観察します。 入浴 入浴することによって、清潔を保持し皮膚疾患や感染症を防ぐことができます。 また 自宅で入浴することができない方でも、デイサービスでは介護職員が介助を行いますので、安心して入浴することができます。 また入浴することによって皮膚状態を観察することができるため、皮膚疾患の早期発見にも繋がります。 リハビリ 身体を動かすことにより、運動機能の低下を防ぐことができます。 高齢者は下肢筋力が低下し転倒するケースが増えるものです。 転倒し大腿骨を骨折することにより、歩行ができなくなり車椅子生活となってしまいます。 寝たきり状態になると介護の負担が増してしまうので、リハビリで運動することは自立生活を継続するためにも必要です。 デイサービスの1日の流れ デイサービスの1日の流れは、施設によって異なりますが大まかな流れについてお伝えします。 09:00 ご自宅にお迎え。09:30 施設に到着→手洗いうがい→バイタル測定、朝の会。10:00 入浴やリハビリ、脳トレやプリントで午前の活動。食事前の口腔体操。12:00 昼食。13:00 口腔ケア。14:00 レクリエーション。15:00 おやつの時間。16:30 送迎車に乗り、ご自宅へ。 デイサービスの利用料金 まずは介護保険の負担金額についてご説明します。 介護保険サービスは、介護度によって地域によって介護保険の負担金額が異なります。 また所得によっても介護保険の負担割合が1〜3割と割合が違います。 デイサービスは事業所によって提供時間が異なることから、提供時間と介護度によって下記の表になります。 要介護1 要介護2 要介護3 要介護4 要介護5 3〜4時間未満 368 421 477 530 585 4〜5時間未満 386 442 500 557 614 5〜6時間未満 567 670 773 876 979 6〜7時間未満 581 686 792 897 1,003 7〜8時間未満 655 773 896 1,018 1,142 8〜9時間未満 666 787 911 1,036 1,162 ※1単位10円として、介護保険の負担割合1割負担での金額。2021年4月時点での情報です。 例)デイサービスでの介護保険負担割合の金額 要介護1 1割負担 7〜8時間未満 1日の介護保険の負担金額は、655円 要介護1 2割負担 7〜8時間未満 1日の介護保険の負担金額は、1,310円 デイサービスでは、運動やお風呂に入ることによって1回あたり追加の金額が加算されます。下記の表は主な加算です。他にも加算はありますが施設によって、掛かる加算は異なります。 個別機能訓練加算Ⅰイ 56円/回 個別機能訓練加算Ⅰロ 85円/回 入浴介助加算Ⅰ 40円/回 上記の介護保険の負担割合とは、別途で食事代(実費)が発生します。 施設によりますが、食事代は昼食代または昼食代+おやつ代として発生します。 介護保険の負担割合と食事代で、デイサービスが1日どのくらいの金額が発生するかご説明します。 例)要介護1 1割負担の方 7〜8時間未満のデイサービスをご利用。個別機能訓練加算Ⅰイと入浴加算を利用した際の金額。 655円(介護保険の負担金額)+96円(個別機能訓練加算Ⅰイと入浴加算を利用)+850円(昼食700円+おやつ150円)=1,601円/1日となります。 介護度や提供時間、加算、食事代と施設によって違うため、詳しい料金につきましては施設に確認することがおすすめです。 デイサービスのメリット、デメリット デイサービスにはメリットだけでなくデメリットも存在します。 その両方をよく考えたうえで利用するかどうかの検討をするようにしましょう。 デイサービスのメリット ・他者との交流によって認知症予防に繋がります。 ・リハビリやレクリエーションを行うことにより、身体機能の維持や向上に繋がります。 ・バランスの良い食事を摂ることができます。食べることが楽しみになります。 ・入浴することによって、清潔を保持することができます。 ・デイサービスでバイタル測定など、健康管理をすることにより健康状態を把握することができます。 デイサービスのデメリット ・他者と交流することに対して、ストレスを感じることがあります。 ・費用面で負担を感じることがあります。 デイケアとの違い デイサービスと似たようなサービスにデイケアがあります。 デイケアは医師の指示のもとでリハビリがおこなわれる施設です。 師が常駐しており、医療ケアや専門的なリハビリが行われます。 費用はデイケアのほうが高額になる傾向が高いです。 まとめ いかがでしたでしょうか。 デイサービスの利用条件とサービス内容についてお伝えしました。 ・デイサービスを利用するには、まず介護保険の申請が必要である。 ・デイサービスの利用条件は、要介護1〜5までの方である。 ・デイサービスの利用は、高齢者の方の健康を保持または向上させ、自立した生活を継続するためである。 ・デイサービスの利用は、家族の負担が軽減し在宅での介護を継続できるためである。 ・時間帯や利用料金は、施設によって異なるものである。 ・高齢になっても健康的に自立した生活を送るためには、デイサービスが必要である。 最後まで読んでいただきありがとうございます
